ciclul menstrual este o progresie ordonată a evenimentelor hormonale coordonate în corpul feminin care stimulează creșterea unui folicul pentru a elibera un ovul și a pregăti un loc pentru implantare dacă ar trebui să aibă loc fertilizarea. Menstruația apare atunci când un ovul eliberat de ovar rămâne nefertilizat; ulterior, decidua umedă a endometrului (care a fost amorsată pentru a primi un ovul fertilizat) este îndepărtată într-un flux de menstruație în pregătirea pentru un alt ciclu.,ciclul menstrual poate fi împărțit în 3 faze fiziologice: folicular, ovulator și luteal. Fiecare fază are un mediu secretor hormonal distinct. Examinarea organelor țintă ale acestor hormoni de reproducere (hipotalamus, hipofiză, ovar, uter) este utilă pentru identificarea procesului de boală responsabil pentru amenoreea pacientului.în termeni fiziologici, prima zi a menstruației este considerată prima zi a ciclului menstrual. Următoarele 13 zile ale ciclului sunt desemnate faza foliculară., Pe măsură ce nivelurile de progesteron, estradiol și inhibină scad cu 2-3 zile înainte de menstruație, hipofiza începe să elibereze niveluri mai ridicate de hormon foliculostimulant (FSH), care recrutează ovocite pentru următorul ciclu menstrual. Hipotalamusul este inițiatorul fazei foliculare prin intermediul hormonului de eliberare a gonadotropinei (GnRH).pompa GnRH din hipotalamus eliberează GnRH într-un mod pulsatil în sistemul vasului portal care înconjoară glanda pituitară anterioară. GnRH interacționează cu glanda pituitară anterioară pentru a stimula eliberarea de FSH în faza foliculară., FSH este secretat în circulație și comunică cu celulele granuloase care înconjoară ovocitele în curs de dezvoltare.pe măsură ce FSH crește în timpul porțiunii timpurii a fazei foliculare, se conectează cu celule granuloase pentru a stimula aromatizarea androgenilor în estradiol. Creșterea estradiolului și a FSH conduce la o creștere a conținutului receptorului FSH în numeroasele foliculi în curs de dezvoltare.în următoarele câteva zile, creșterea constantă a nivelurilor de estradiol (E2) exercită o influență supresivă progresiv mai mare asupra eliberării FSH hipofizar., Doar un folicul de plumb selectat, cu cel mai mare rezervor de estrogen, poate rezista mediului FSH în scădere. Ovocitele rămase care au fost recrutate inițial cu foliculul de plumb suferă atrezie.imediat înainte de ovulație, combinația dintre E2 și FSH conduce la producerea receptorilor hormonului luteinizant (LH) pe celulele granuloase care înconjoară foliculul de plumb.în timpul fazei foliculare târzii, estrogenul are o influență pozitivă asupra secreției de LH, în loc să suprime secreția de LH hipofizară, așa cum o face la începutul fazei foliculare., Pentru a avea acest efect pozitiv, nivelul E2 trebuie să atingă o înălțime susținută timp de câteva zile. Creșterea LH promovează maturarea ovocitelor dominante, eliberarea ovocitelor și apoi luteinizarea celulelor granuloase și a celulelor tecale înconjurătoare ale foliculului dominant, rezultând producția de progesteron.nivelul adecvat de progesteron care rezultă din foliculul dominant de maturare contribuie la momentul exact al creșterii ciclului mediu al LH. E2 promovează creșterea glandei endometriale uterine, ceea ce permite implantarea viitoare.,
faza Ovulatorie
Ovulația are loc aproximativ 34-36 ore după debutul de LH sau 10-12 ore după LH vârf și 24-36 de ore după vârf E2 niveluri. Creșterea progesteronului crește distensibilitatea peretelui folicular și îmbunătățește activitatea enzimatică proteolitică, care în cele din urmă descompune peretele folicular colagenos.după eliberarea ovulului, celulele granuloase cresc în dimensiune și iau o pigmentare gălbuie caracteristică luteinei., Corpul luteal produce apoi estrogen, progesteron și androgeni și devine din ce în ce mai vascularizat.
faza luteală
durata de viață și capacitatea steroidogenă a corpului luteal depind de secreția LH continuă din glanda pituitară. Corpus luteum secreta progesteron care interactioneaza cu endometrul uterului să-l pregătească pentru implantare. Acest proces se numește decidualizare endometrială.în ciclul menstrual normal ovulator, corpul luteal scade în funcție la 9-11 zile după ovulație., Dacă corpul luteal nu este salvat de hormonul gonadotropinei corionice umane (hCG) din placenta în curs de dezvoltare, menstruația are loc în mod fiabil la 14 zile după ovulație. Dacă apare concepția, hCG placentar interacționează cu receptorul LH pentru a menține funcția luteală până când producția placentară de progesteron este bine stabilită.la pubertate, progresia ordonată a pubertății începe cu înmugurirea sânilor (thelarche), creșterea accelerată și menstruația (menarche)., Adrenarche, creșterea sexuală a părului, este independentă de funcția GnRH și apare de obicei între înmugurirea sânilor și creșterea accelerată, dar poate apărea oriunde de-a lungul cronologiei pubertății. Secreția de dehidroepiandrostenedionă (DHEA) inițiază adrenarche. În Statele Unite, vârsta medie a fetelor la menarche este de 12,6 ani, cu un interval de 9-15 ani. (Vârsta de 15 ani este de 2 abateri standard peste medie, în timp ce vârsta de 16 ani este de 3 abateri standard de mai sus.) Progresia pubertății necesită expunere la estrogeni.,menstruațiile care apar pe un model ciclic previzibil sunt asociate cu dezvoltarea foliculului și ovulația. La naștere, sugarii de sex feminin au un număr predeterminat de foliculi primordiali. În timpul primului trimestru de sarcină, oogonia fetală crește în număr prin mitoză rapidă. În săptămâna 16-20 de sarcină, sunt prezente până la 6 milioane de oogonii și se oprește mitoza. După atingerea unui număr maxim de celule oogonia la 20 de săptămâni, celulele de susținere învelesc ovocitul formând foliculul primordial., Ovocitul din foliculul primordial va intra în meioza I, arestându-se la stadiul diploten al profazei. În restul de 20 de săptămâni de sarcină, peste 4 milioane de ovocite vor suferi atrezie spontană, rezultând 2 milioane de ovocite disponibile la naștere. Atrezia continuă astfel încât doar 300.000 de ovocite rămân în momentul pubertății. Până la 500 de ovocite vor ovula în timpul vieții reproductive a femeii, restul fiind supus apoptozei., Ovocitele vor rămâne arestate la meioza I, cu excepția cazului în care ovocitul este ales să progreseze către un folicul primar și, eventual, foliculul dominant ales pentru ovulație. La creșterea LH asociată cu ovulația, ovocitul este stimulat să completeze meioza 1 cu stoparea ulterioară la metafaza meiozei 2. Finalizarea meiozei 2 are loc după fertilizarea unui singur spermatozoid. La naștere, sugari de sex feminin au un anumit număr de foliculi primordiali care sunt arestați în timpul meiozei 1 la diplotene stadiul de profaza până stimularea la pubertate., Până la pubertate, hipotalamusul este într-o stare de repaus. La aproximativ vârsta de 8 ani, pompa GnRH este reactivată sub controlul primar al Kisspeptin. menarha și ciclurile menstruale susținute necesită funcționarea normală a axei endocrine care cuprinde hipotalamusul, hipofiza și ovarele (vezi imaginea de mai jos). Orice perturbare a acestei axe poate duce la amenoree. Determinarea nivelului disfuncției primare este critică în determinarea fiziopatologiei amenoreei.,
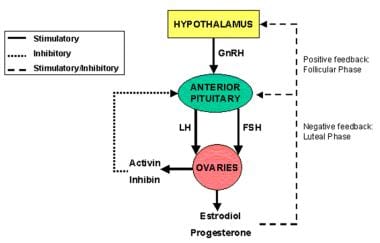 Hipotalamus, glanda pituitară și ovare forma funcționale endocrine axa, cunoscut sub numele de HPO axa cu hormonale de lege și bucle de feedback.
Hipotalamus, glanda pituitară și ovare forma funcționale endocrine axa, cunoscut sub numele de HPO axa cu hormonale de lege și bucle de feedback. Tipuri de amenoree bazat pe HPO axa etiologie
amenoree Hipotalamice
disfuncție Hipotalamo determină scăderea sau inhibată secreția de GnRH, care afectează pulsatile eliberarea de gonadotropine hipofizare, LH și FSH, provocând anovulație. O cauză comună a amenoreei este amenoreea hipotalamică funcțională., Se caracterizează prin secreția anormală de GnRH hipotalamic, scăderea pulsațiilor gonadotropinei, concentrații scăzute sau normale de LH, creșteri LH absente, dezvoltare foliculară anormală și estradiol seric scăzut. Concentrațiile serice de FSH sunt de obicei în limite normale, cu un raport ridicat FSH-LH. amenoreea hipotalamică funcțională poate fi cauzată de tulburări de alimentație, exerciții fizice sau niveluri ridicate de stres fizic sau mental prelungit. Aceasta poate include, de asemenea, tulburări psihiatrice majore, cum ar fi depresia., Hipotiroidismul, hipertiroidismul, sarcoidoza, galactosemia sau orice afecțiune cronică severă pot duce la amenoree. hipogonadismul hipogonadotropic idiopatic duce la niveluri scăzute de gonadotropină (FSH/LH). Când se întâmplă acest lucru cu anosmia, este diagnosticat ca sindromul Kallmann, semnele cărora includ defecte faciale ale liniei medii, ageneză renală și deficiențe neurologice. Sindromul Kallmann rezultate dintr-un eșec de GnRH celulelor de a migra la partea anterioară a creierului, un fenomen asociat cu mutații în genele KAL1, FGFR1, FGF8, PROKR2, și PROK2., Sindromul Kallmann apare cel mai frecvent ca o tulburare recesivă legată de X cauzată de un defect KAL1. Moștenirile autosomale dominante și autosomale recesive sunt mai puțin frecvente. Pentru informații detaliate, consultați deficitul de hormon de eliberare a gonadotropinei la adulți.dovezile sugerează o corelație negativă între nivelurile de grăsime corporală și anomaliile menstruale. Un nivel critic de grăsime corporală trebuie să fie prezent pentru ca sistemul reproducător să funcționeze normal.,la unii sportivi de sex feminin, efectele sinergice ale exercițiilor excesive și ale alimentației dezordonate determină suprimarea severă a GnRH, ceea ce duce la niveluri scăzute de estradiol. Triada atletică Feminină, definită de Colegiul American de Medicină Sportivă, se caracterizează prin disponibilitate redusă de energie, cu sau fără alimentație dezordonată, amenoree și osteoporoză. Un studiu din 2009 realizat de DeSouza et al a constatat că aproximativ jumătate dintre femeile care exercită ar putea fi amenoreice. Amenoreea poate fi prezentarea inițială a triadei atletului feminin., cauzele funcționale ale amenoreei includ boala cronică severă, pierderea rapidă în greutate, malnutriția, depresia sau alte tulburări psihiatrice, abuzul de droguri recreative și consumul de droguri psihotrope.o deficiență a FSH și LH poate rezulta din mutațiile genei receptorului GnRH, deși astfel de mutații sunt rare. Mutațiile genei beta FSH au fost, de asemenea, asociate cu amenoreea; femeile cu aceste mutații au niveluri scăzute de FSH și estradiol și niveluri ridicate de LH.,amenoreea primară cauzată de hiperprolactinemie este o afecțiune rară caracterizată prin debutul thelarche și pubarche la vârste adecvate, dar oprirea dezvoltării pubertale înainte de menarche. Hiperprolactinemia este asociată cu suprimarea GnRH din hipotalamus și inhibarea ulterioară a LH și FSH, suprimarea funcției gonadale și galactoree. Prolactinoamele sunt cea mai frecventă cauză a hiperprolactinemiei persistente, reprezentând 40-50% din tumorile hipofizare. Prolactinoamele sunt mai frecvent observate în amenoreea secundară.,tumorile hipofizare pot suprima secreția de gonadotropină, cum ar fi boala Cushing sau tumorile hipotalamice, craniofaringiomul sau germinomul. Leziunile cerebrale sau iradierea craniană pot duce, de asemenea, la amenoree. Alte cauze hipofizare includ sindromul Sella gol, infarctul hipofizar, hemocromatoza și sarcoidoza.cauzele ovariene ale amenoreei primare
disgeneza gonadală se caracterizează prin pierderea congenitală sau subdezvoltarea celulelor germinale din gonad în timpul organogenezei., Gonadele conțin de obicei numai țesut fibros și se numesc gonade cu dungi. La femei,cea mai comună formă de disgeneză gonadală este sindromul Turner (45, X), în care nivelurile de gonadotropină, în special nivelurile de FSH, sunt ridicate în timpul copilăriei timpurii și după vârsta de 9-10 ani.anomaliile suplimentare asociate cu sindromul Turner includ statura scurtă, gâtul webbed, coarctația aortei (10%), anomaliile renale (50%), hipertensiunea arterială, nevii pigmentați, metacarpii și metatarsalii, tiroidita Hashimoto, obezitatea și osteoporoza., Depleția foliculilor ovarieni provoacă amenoree.insuficiența ovariană primară spontană 46,XX (cunoscută și sub denumirea de insuficiență ovariană prematură și menopauză prematură) afectează 1 din 10000 de femei după vârsta de 20 de ani, 1 din 1000 de femei după vârsta de 30 de ani, 1 din 250 de femei după vârsta de 35 de ani și 1 din 100 de femei după vârsta de 40 de ani. POI este hipogonadismul hipergonadotropic, caracterizat prin oligomenoree/amenoree, deficiență de estrogen și simptomele asociate, cum ar fi bufeurile, uscăciunea vaginală, dispareunia și insomnia., Pentru informații mai detaliate, Vezi insuficiența ovariană primară spontană și insuficiența ovariană prematură.permutarea fragilă X reprezintă aproximativ 6% din cazurile de POI cu semnificație clinică. Este cauzată de un număr crescut de repetări CGG în gena FMR1 situată pe brațul lung al cromozomului X. În permutare, numărul de repetări CGG variază între 55-200. Aproximativ 21% dintre purtătorii de permutare au POF/POI comparativ cu 1% în populația generală. Ooforita autoimună apare în 3-4% din cazurile de POI., amenoreea este, de asemenea,observată în disgeneza gonadală pură 46, XX și în disgeneza gonadală XY 46. Aceste femei au în mod semnificativ crescute de FSH din lipsa de foliculi ovarieni și reducerea feedback-ul negativ pe de FSH estradiol și inhibina a și B.
primele etape ale testicular formarea nevoie de acțiunea mai multor gene, dintre care una dintre cele mai vechi și cel mai important este sex-determinarea regiune a cromozomului Y (SRY)., În sindromul Swyer, un sindrom de regresie testiculară care apare foarte devreme în embriogeneză, fătul are un cariotip 46, XY, dar cu mutații ale genei SRY, astfel încât testiculele nu se formează niciodată și hormonul anti-müllerian nu este produs, rezultând astfel un fenotip feminin.acești indivizi au un vagin, uter și tuburi uterine. Celulele germinale din gonade se pierd înainte de naștere. Gonadele cu bandă trebuie îndepărtate chirurgical din cauza riscului crescut de dezvoltare a tumorii cu celule germinale., Disgeneza gonadală pură apare atunci când sindromul afectează numai gonadele și nu se observă alte caracteristici dismorfice.sindromul ovarului polichistic (PCOS) se prezintă de obicei ca amenoree secundară, dar în unele cazuri poate prezenta ca amenoree primară. Vezi sindromul ovarului polichistic pentru mai multe informații.anomaliile congenitale și anatomice ale uterului și ale tractului vaginal brevetat sunt necesare pentru apariția fluxului menstrual normal. Anomaliile tractului reproductiv feminin reprezintă aproximativ o cincime din cazurile de amenoree primară., Durerea pelvină ciclică este frecventă la fetele cu tulburări ale tractului reproducător care implică obstrucția fluxului. Hymenul neperforat provoacă o obstrucție a fluxului. Acești pacienți pot avea sânge în vagin care colectează și poate duce la o masă perirectală. Septul vaginal transversal poate fi oriunde de-a lungul tractului dintre inelul hymenal și colul uterin.
agenezie Vaginală, sau mullerian disgenezii (de asemenea, cunoscut sub numele de Mayer-sindromul rokitansky-Kuster-Hauser sindrom) este cauzată de agenezie parțială sau agenezie de mullerian sistem de conducte., Se caracterizează prin aplazia congenitală a uterului și a celor două treimi superioare ale vaginului la femeile care prezintă o dezvoltare normală a caracteristicilor sexuale secundare și un cariotip normal de 46,XX. Primul semn este amenoreea primară. Aceasta afectează 1 din 4500 de femei. Acesta poate fi asociat cu defecte renale, vertebrale și, într-o măsură mai mică, auditive și cardiace.,
Receptorilor și defecte enzimatice
hiperplazie suprarenala Congenitala, ca urmare a 17-alfa-hidroxilaza deficit (CYP17) provoacă un exces de deoxycortisone să fie produse și deficit de cortizol și suprarenale și gonadelor steroizi sexuali. Pacienții cu această tulburare care prezintă amenoree primară pot fi fie bărbați genotipici (XY), fie femei (XX). sindromul complet de insensibilitate androgenică este cauzat de un receptor defect de androgen., Deși pacienții cu acest sindrom au un cariotip 46,XY și produc testosteron derivat testicular, testosteronul nu poate activa transcripția celulară; prin urmare, pacientul are organe genitale externe feminine. În cele mai multe cazuri, tulburarea este legată de X. Testiculele, situate intern și uneori în zona labiilor sau inghinale, produc, de asemenea, hormon inhibitor müllerian, astfel încât toate structurile derivate din müllerian (adică tuburile uterine, uterul, treimea superioară a vaginului) sunt absente., rezistența la gonadotropină este rară, dar mutațiile inactivante ale receptorilor pentru LH și FSH pot provoca amenoree anovulatorie. deficitul de aromatază este, de asemenea, o tulburare rară. Aromataza catalizează conversia androgenului în estrogen. Atunci când sinteza estrogenului nu poate apărea, apare un nivel crescut de testosteron și virilizarea femeii. Adesea, fetele au ovare chistice și amenoree rezultantă.