Keith Lane e Cierra Maffei,
Andover, Massa.
Per secoli, noi medici abbiamo riconosciuto che l’iperemia oculare è un segno distintivo di diverse patologie oftalmiche. Allo stesso tempo, tuttavia, potremmo aver trascurato l’importanza delle caratteristiche del rossore stesso. In questo articolo, analizzeremo il rossore nei suoi componenti e ti aiuteremo a determinare cosa significano in termini di salute dell’occhio.,
l’Anatomia e la Fisiologia di Iperemia
Mentre la avascolare della cornea, in particolare periferico regione, acquisisce le sue sostanze nutritive da molte fonti, come l’umore acqueo e il film lacrimale, la congiuntiva e anteriore episclera sono nutriti da parte di navi da la parte anteriore e lungo posteriore ciliare arterie, che derivano dall’arteria oftalmica. Come con qualsiasi reazione infiammatoria a un insulto tissutale, i modelli di dilatazione in questa vascolarizzazione provocano segni distintivi di risposte infiammatorie., La vasodilatazione—l’aumento del diametro dei vasi sanguigni-può portare ad un aumento del flusso sanguigno e alla perdita di proteine e liquidi dai capillari, che può causare edema, aumento delle cellule infiammatorie e mediatori e danni ai tessuti. Tutti questi fattori contribuiscono alle caratteristiche dell’iperemia sulla superficie oculare. La vasodilatazione stessa può essere causata da ammine vasoattive come l’istamina, l’ipossia e una serie completa di altri fattori che inducono la diffusione e l’appiattimento delle cellule endoteliali e l’apertura degli sfinteri capillari, consentendo la perdita di proteine e liquidi.,
È noto che il rossore dei letti dei vasi congiuntivali, episclerali e ciliari varia in colore, posizione e grado con diverse malattie e malattie. Generalmente, la posizione della vasodilatazione, la tonalità (profondità del colore) e l’intensità del rossore sono caratteristiche importanti che aiutano a classificare l’iperemia e fare la diagnosi.,1 In termini di posizione, ci sono i vasi congiuntivali meandri che tendono ad essere superficiali nelle regioni angolari, bulbari, palpebrali e/o limbali; i vasi episclerali sottili, lineari, più profondi; i vasi più profondi e grandi della sclera; e la vascolarizzazione del coperchio.
Decifrare il rossore
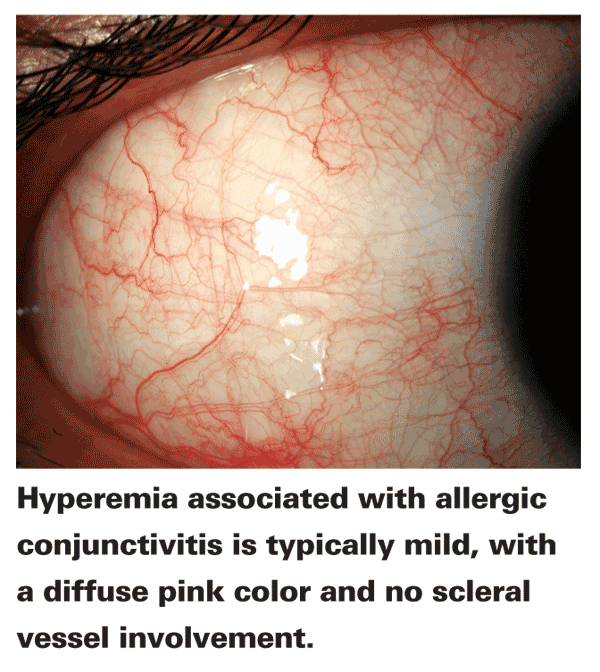
• Congiuntivite allergica. L’iperemia associata alla congiuntivite allergica è in genere un rosa lieve e diffuso senza coinvolgimento dei vasi sclerali., Questo rossore deriva dall’attività dell’ammina vasoattiva, in particolare il legame dell’istamina con i recettori H1 e H2 sull’endotelio congiuntivale vascolare, che causa il diradamento dell’endotelio e l’apertura dei capillari, consentendo la vasodilatazione.2 L’intensità del colore in sordina è il risultato della sovrastante chemosi congiuntivale nel tessuto oculare: poiché il fluido fuoriesce dai capillari, crea un effetto nebuloso sui vasi, risultando in un colore rosa apparente.3
• Congestione dell’occhio mattutino., Quando allergeni, microrganismi e sostanze irritanti vengono catturati nel film lacrimale sotto i coperchi durante il sonno, può verificarsi un lieve stato di infiammazione. Mentre i leucociti congiuntivali rispondono nel tentativo di eliminare questi intrusi, le secrezioni meibomiane e lacrimali continuano a introdurre ingredienti lacrimali tra cui lattoferrina, lisozima, lipocalin e IgA, che contribuiscono alla difesa oculare innata.4 L’edema del coperchio e l’iperemia tipici dell’infiammazione possono essere osservati al risveglio come la comparsa di coperchi gonfi, noti anche come congestione dell’occhio mattutino (Breton, et al., IOVS 2010; 51: ARVO E-abstract #2389).5
• Occhio secco. Le cause dell’occhio secco variano e includono esposizione ambientale (ad esempio, bassa umidità), disidratazione, fattori nutrizionali, attività (ad esempio, tasking visivo), malattia sistemica cronica, uso di farmaci sistemici con effetti anticolinergici e cambiamenti ormonali. Mentre l’eziologia sottostante dell’occhio secco può essere difficile da determinare caso per caso, l’iperemia oculare che appare a causa della condizione è abbastanza coerente., La dilatazione orizzontale fine del vaso, principalmente nella fessura interpalpebrale, è comune. Generalmente l’iperemia indicativa dell’occhio secco ha una leggera sfumatura rossa. Se un medico osserva questa varietà di arrossamenti, dovrebbe perseguire altre diagnosi dell’occhio secco (ad esempio, tempo di rottura del film lacrimale, test di Schirmer, indice di protezione oculare, colorazione della superficie oculare tramite fluoresceina o coloranti rosa bengala, tempo di rottura sintomatico, altezza del menisco lacrimale, ecc.). Chiedere al paziente eventuali sintomi di bruciore, bruciore, secchezza e granulosità, tra gli altri, può supportare ulteriormente la diagnosi.,
• Lenti a contatto. Quando la radice della diagnosi si riferisce all’usura delle lenti a contatto, è tipica una presentazione circumlimbale di iperemia. L’intensità e la quantità di rossore presente tende a variare in concomitanza con il grado di edema corneale e/o irite associata. Un modello circumlimbale dovrebbe portare il professionista ad esaminare attentamente l’adattamento delle lenti e valutare il potenziale di cambiamenti nel regime di usura o nel design delle lenti.
• Reazione allergica oculare indotta da farmaci., Un rossore nella metà inferiore dell’occhio è spesso un segno di reazione allergica ad un agente oftalmico topico. La metà inferiore della congiuntiva insieme al cul-de-sac inferiore e al coperchio inferiore mostrano generalmente livelli sostanziali di arrossamento, mentre le controparti superiori rimangono chiare a causa degli effetti gravitazionali e di diluizione sulla residenza delle soluzioni oftalmiche., Quando un paziente presenta iperemia corrispondente a questa descrizione che suggerisce una reazione allergica oculare indotta da farmaci, il primo tentativo del clinico di porre rimedio al rossore dovrebbe essere quello di rimuovere gli agenti sospetti e regolare i piani di trattamento di conseguenza.
• Infiltrati marginali della cornea. Gli infiltrati marginali descrivono la condizione risultante dai leucociti che perdono nella cornea periferica. I vasi sanguigni che si estendono dalle arterie congiuntivali episclerali e anteriori profonde raggiungono solo circa 0.,5 mm nella cornea, ma infiltrati marginali possono apparire da 1 a 2 mm dal limbus se i leucociti fuoriescono da questi vasi nella cornea.6 Tipicamente, gli infiltrati sono accompagnati da dilatazione dei vasi sottili e arrossamento localizzato, quadrantico, rosa intenso, congiuntivale. L’osservazione di queste caratteristiche suggerisce la necessità di una valutazione clinica approfondita dell’intera regione limbale per gli infiltrati.
• Congiuntivite batterica. La vasodilatazione superficiale, specialmente quando appare nella congiuntiva bulbare, è spesso indicativa di congiuntivite batterica., Il rossore è raramente presente nel limbus. Generalmente, il rossore si manifesterà unilateralmente, almeno all’inizio dell’infezione, e progredirà di intensità nel tempo. Mentre l’infezione è generalmente autolimitante, la prevenzione della diffusione e delle sequele è importante.
È anche difficile differenziare la congiuntivite batterica dalla congiuntivite virale nei primi giorni prima che si sviluppino follicoli o nodi pretragali., La presenza di scarico mucopurulento può corroborare la diagnosi, ma la coltura batteriologica è l’ultimo test per determinare il trattamento ideale per questi casi.1
• Grave infezione oculare. Infezioni gravi e pericolose per la vista, tra cui endoftalmite e ulcerazione corneale, dimostrano anche distinzioni in termini di modelli di arrossamento. L’aspetto di un intenso” motore antincendio ” rosso o quasi viola, spesso con profondo coinvolgimento dei vasi sclerali, è motivo di preoccupazione e ulteriore esame., Il professionista dovrebbe eseguire una coltura per determinare l’organismo microbico in colpa e perseguire un trattamento aggressivo ad ampio spettro fino a quando non viene confermata la causalità.
• Iritis. Anche se varia in origine patologica, un’attenta diagnosi e trattamento dell’irite è essenziale per evitare sequele come cataratta e glaucoma.
Un colore circumlimbale rosa, simile ad alone, dei vasi sanguigni ciliari dilatati è un segno distintivo dell’irite., L’osservazione di questa caratteristica vampata dovrebbe indurre la considerazione clinica di uveite anteriore ed ulteriore valutazione per identificare la causa principale, per implementare l’approccio adeguato del trattamento.
Come rosso?
Gli approcci per quantificare e classificare l’estensione e la qualità del rossore oculare sono variati nel corso degli anni. Ecco uno sguardo a come affrontare questo compito.
* Il ritratto., Le scale numeriche sono il pilastro utilizzato dalla maggior parte dei professionisti e dei ricercatori clinici, ma gli schemi numerici esistenti e le rappresentazioni pittoriche differiscono notevolmente. Alcune scale si basano su varie descrizioni verbali e altre su rappresentazioni pittoriche o fotografiche, mentre altre integrano designazioni numeriche con rappresentazioni verbali e fotografiche. La gamma di numeri presentati varia da scala pure, con alcune scale che vanno da 0 a 4 e altri che vanno da 0 a 100. Alcune scale sono discrete mentre altre sono continue., La ricerca dimostra che i professionisti tendono ad utilizzare una selezione limitata di numeri (ad esempio, utilizzando intervalli di 5 o 10 su una scala che va da 0 a 100 e utilizzando incrementi di numeri interi o metà su scale continue da 0 a 5).7,8 Questo risultato può suggerire l’utilità di scale discrete per la valutazione.
• L’interpretazione. Uno degli aspetti più importanti delle scale di rossore è l’interpretazione delle rappresentazioni, qualunque sia la loro forma., Nelle scale di rossore, una delle considerazioni pervasive è lo stato “normale” di rossore (generalmente rappresentato come uno zero o il numero più basso su una scala numerica). Quello che sembra uno stato di “zero rossore” in un paziente è probabilmente diverso da quello di un altro paziente. Anche la vascolarizzazione varia leggermente tra i pazienti e alcuni individui dimostrano alcuni vasi strutturalmente non reattivi (cioè vasi che non dimostrano vasodilatazione o vasocostrizione)., Questi fattori possono promuovere ulteriormente le differenze tra la rappresentazione di un punteggio sulla scala e quella osservata attraverso la lampada a fessura, così come le variabili di base. Fattori ambientali come vento, fumo, affaticamento degli occhi, polvere e umidità possono anche avere un impatto arrossamento, anche in occhi sani.9,10 Uno studio su 121 normali (con occhi” bianchi”) ha dimostrato un rossore bulbare medio di 1,9 unità utilizzando la scala dell’unità di ricerca della cornea e delle lenti a contatto.10 Questo è un settore da prendere in considerazione sia nella progettazione che nell’applicazione di scale di classificazione.,
I metodi per ridurre al minimo la variazione inter-osservatore risultante dall’uso includono: classificazione multipla degli osservatori per il confronto dei risultati; formazione specifica del clinico; e sviluppo della scala psicofisica utilizzando l’input del clinico.8 Altri suggeriscono che una normalizzazione personalizzata delle scale per ogni singolo osservatore può essere utile per standardizzare l’interpretazione della scala. Simile a un handicap di golf, livellatrici applicherebbe un “fattore di correzione” al loro grado di rossore, standardizzando errore inter-osservatore.7
• Il futuro., Insieme ai progressi nelle scale specifiche della malattia, altri tentativi di quantificare il rossore includono l’analisi dell’elaborazione delle immagini basata sulla percentuale di colore del rossore e sulla frazione di pixel che rappresentano i vasi sanguigni e incursioni nell’analisi frattale, che incorpora il grado di ramificazione nella mappa vascolare dell’occhio.11-13 Ricercatori hanno utilizzato la tecnica di analisi frattale per aumentare l’obiettività delle scale di rossore congiuntivale bulbare.,
Chiaramente, apprezzamento per la superficie oculare caratteristiche ha valore in due aree: in Primo luogo, fornisce ulteriori indizi diagnostici per il medico; e in secondo luogo, ci permette di affinare lo sviluppo di convalidate scale di fornire una base centrale per farmaci che agiscono sulla superficie oculare, sia farmacologicamente che producono o diminuire il rossore direttamente o riducendo le cause di arrossamento., Idealmente, la classificazione del rossore sarebbe eseguita da un gruppo di medici esperti e addestrati con riferimento a scale progettate in modo appropriato per la condizione specifica e con conoscenza dello stato del paziente di base. In breve, assistere alla posizione della nave, alla tonalità e all’intensità dell’iperemia oculare può essere uno strumento critico nelle mani dei diagnostici esterni della malattia.
Dr., Abelson, professore associato di oftalmologia presso la Harvard Medical School e senior clinical scientist presso Schepens Eye Research Institute, si consulta in prodotti farmaceutici oftalmici. Il signor Lane è direttore della ricerca e sviluppo e la signora Maffei è uno scrittore medico presso Ora Inc., in Andover.
1. Terry RL. Riconoscimento clinico della malattia infiammatoria del segmento anteriore. In: Stapleton F, ed. L’occhio anteriore e la terapia: diagnosi e gestione. Cina: Butterworth-Heinemann, 2003: 1-39.
2., Abelson MB, Chambers WA, Smith LM. Sfida allergene congiuntivale. Un approccio clinico allo studio della congiuntivite allergica. Arch Ophthalmol 1990;108: 1: 84-8.
3. Abelson MB, Pyun J. Istamina. In: Malattie allergiche dell’occhio. New York: W. B. Saunders, 2000: 57-68.
4. Sack RA, Conradi L, Krumholz D, et al. Matrice di membrana caratterizzazione di 80 chemochine, citochine e fattori di crescita in lacrime aperte e chiuse: angiogenina e altri costituenti del sistema di difesa. Investire Ophthalmol Vis Sci 2005;46:4:1228-38.,
5. Sack R, Conradi L, Beaton A, et al. Matrice anticorpale caratterizzazione dei mediatori infiammatori nelle lacrime allergiche e normali negli ambienti aperti e chiusi dell’occhio. Scad Eye Res 2007;85:4:528-38.
7. Efron N, Morgan PB, Katsara SS. Validazione delle scale di classificazione per le complicanze delle lenti a contatto. Oftalmica Physiol Opt 2001;21:1:17-29.
8. Schulze MM, Jones DA, Simpson TL. Lo sviluppo di bilance bulbari validate per la classificazione del rossore. Optom Vis Sci 2007;84: 10: 976-83.
9., McMonnies CW, Ho A. Iperemia congiuntivale in portatori di lenti senza contatto. Acta Ophthalmol (Copenh) 1991; 69:6: 799-801.
11. Fukushima A, Tomita T. Analisi dell’immagine dei cambiamenti cinetici dell’iperemia congiuntivale nella congiuntivite indotta da istamina nelle cavie. Cornea 2009;28:6:694-8.
12. Schulze MM, Hutchings N, Simpson TL. L’uso dell’analisi frattale e della fotometria per stimare l’accuratezza delle scale di classificazione del rossore bulbare. Investire Ophthalmol Vis Sci 2008;49:4:1398-406.