3 de diciembre de 2015
¿El exceso de O2 suplementario es perjudicial en las exacerbaciones de la EPOC?
 antecedentes: es una práctica común administrar terapia de oxígeno suplementario cuidadosamente ajustada para pacientes en exacerbación de la EPOC. Damos suficiente O2 para prevenir la hipoxemia, pero no tanto que cause hipoventilación o hipercarbia peligrosa., Si eres como yo, entonces probablemente hayas escuchado una serie de teorías contradictorias sobre por qué el exceso de oxígeno suplementario conduce a malos resultados en estos pacientes.
antecedentes: es una práctica común administrar terapia de oxígeno suplementario cuidadosamente ajustada para pacientes en exacerbación de la EPOC. Damos suficiente O2 para prevenir la hipoxemia, pero no tanto que cause hipoventilación o hipercarbia peligrosa., Si eres como yo, entonces probablemente hayas escuchado una serie de teorías contradictorias sobre por qué el exceso de oxígeno suplementario conduce a malos resultados en estos pacientes.
¿la hiperoxia suprime el impulso respiratorio de un paciente con EPOC? ¿Causa desajuste V / Q? ¿Cambia la química de la sangre del paciente a través del efecto Haldane? Es suficiente para que quieras renunciar y llamar a terapia respiratoria. Bueno, por suerte para usted hemos tamizado a través de la literatura primaria para traerle los mitos y los hechos, y la respuesta corta is…it es complicado.,
teoría 1: hipoventilación inducida por oxígeno
una teoría comúnmente citada es así:
Hay dos conductores centrales de la unidad respiratoria, la hipercarbia y la hipoxemia. Debido a que los pacientes con EPOC pasan sus vidas crónicamente hipercárbicos, ya no responden a ese estímulo, y su único disparador para el impulso respiratorio es el nivel de oxígeno (o falta de oxígeno) en su sangre. El O2 suplementario elimina el impulso respiratorio hipóxico de un paciente con EPOC que causa hipoventilación con hipercarbia resultante, apnea e insuficiencia respiratoria final., El primer estudio para investigar realmente esta teoría se hizo en 1980 .
Aubier M et al. Efectos de la administración de O2 sobre la ventilación y gases sanguíneos en pacientes con enfermedad pulmonar obstructiva crónica durante insuficiencia respiratoria aguda. Am Rev Respir Dis.1980;122(5):747–754.
población: 22 pacientes en UCI con EPOC conocida en insuficiencia respiratoria aguda
métodos: se midió la ventilación minuto y la PaCO2 en todos los pacientes, primero respirando aire ambiente y luego respirando oxígeno suplementario.,
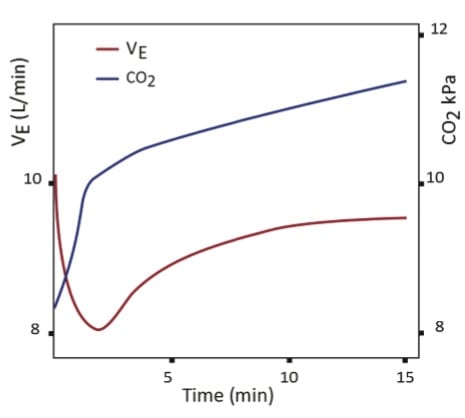
efecto de la ventilación por minuto durante la hipercapnia inducida por oxígeno. (Abdo WF 2012)
resultados: Todos los pacientes tuvieron una caída inicial en la ventilación por minuto (Ve) una vez colocados en O2 suplementario, pero luego se recuperaron a niveles cercanos al valor basal. Al mismo tiempo, la PaCO2 siguió aumentando (figura 1). No hubo correlación entre la ventilación por minuto y el aumento de la PaCO2.,
conclusiones: los sujetos del estudio tuvieron una caída transitoria en la ventilación por minutos con oxigenoterapia suplementaria, pero no se correlacionó con un aumento constante de los niveles de PaCO2. Un estudio de seguimiento mostró que el impulso respiratorio y la ventilación por minutos se mantuvieron dentro de los límites normales de O2 suplementario . Los autores sugirieron que la hipoventilación debida a la pérdida del impulso respiratorio hipóxico no fue la causa de la hipercarbia después de la administración de O2, y que otros factores, como el efecto Haldane y el desajuste V/Q probablemente fueron los culpables.,
Teoría 2: El Efecto Haldane
Esto nos lleva a una segunda teoría, el efecto Haldane.
los grupos de aminas de proteínas en nuestra sangre, como la hemoglobina (Hb), se combinan con CO2 para formar compuestos de carbamino. La capacidad de la Hb desoxigenada para unirse al CO2 es mucho mayor que la de la HB oxigenada (esto tiene cierto sentido fisiológico, porque el CO2 Pa debe ser más alto en la sangre venosa). El O2 suplementario cambia el equilibrio entre el Hb desoxigenado y oxigenado más hacia la forma oxigenada., Esto reduce la cantidad de CO2 que se puede unir, y ese CO2 termina disuelto en la sangre, lo que resulta en un aumento de CO2 Pa.
la química detrás de esta teoría es sólida, pero se ha demostrado comprensiblemente difícil de estudiar en la práctica. Una vez más nos basamos en el estudio de Aubier et al de 1980 . Calcularon cuánto del cambio observado en Pa CO2 podría deberse al efecto Haldano basándose en el cambio observado en la saturación de Hb O2 en sus pacientes. Concluyeron que el efecto, aunque presumiblemente real, solo podría haber representado alrededor del 25% del aumento., En otras palabras, no había suficiente CO2 Unido para desalojar.
se deduce que debe haber otro cambio fisiológico en el trabajo, lo que nos lleva a…
teoría 3: desajuste de la perfusión de ventilación (V/Q)
la vasculatura pulmonar puede dilatarse y constriñirse para alterar el flujo sanguíneo y emparejar la ventilación con la perfusión (figura 2), y el principal impulsor de la dilatación vascular y el aumento de la perfusión es el O2 alveolar.
Los pacientes con EPOC tienen pulmones enfermos, y con el tiempo sus cuerpos han asignado cuidadosamente la perfusión a las partes de sus pulmones que funcionan, y lejos forman las partes que no lo hacen., La administración de O2 suplementario arruina este cuidadoso equilibrio. Las secciones enfermas de pulmón ven un aumento de PaO2 y roban la perfusión de las áreas que funcionan mejor. Esto resulta en derivación, ventilación del espacio muerto y, finalmente, hipercarbia.
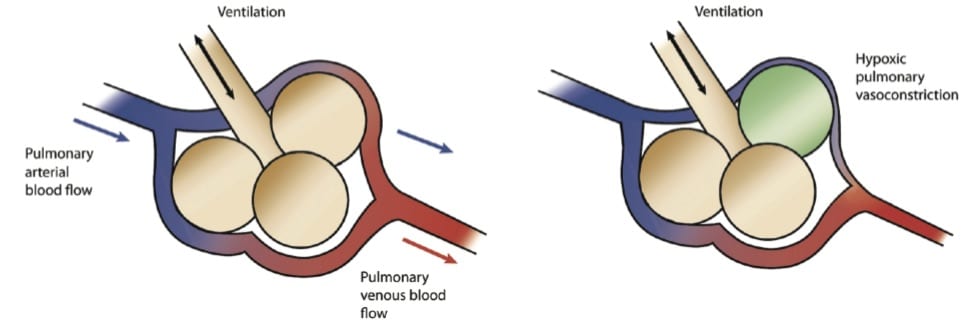
la vasoconstricción pulmonar Hipóxica (Abdo WF 2012)
Aubier et al deduce que V/Q desajuste fue el principal impulsor de hypercabia después de O2 de la suplementación, pero un estudio de seguimiento de 20 años después miró más directamente, y sus resultados enturbió las aguas .
Robinson et al., El papel de la hipoventilación y la redistribución ventilación-perfusión en la hipercapnia inducida por oxígeno durante las exacerbaciones agudas de la enfermedad pulmonar obstructiva crónica. Am J Respir Crit Care Med. 2000;161(5):1524–1529.
población: 22 pacientes hospitalizados con diagnóstico de exacerbación aguda de la EPOC
métodos: se inyectó gas inerte en cada paciente mediante catéter venoso periférico. Se registraron las lecturas de la composición del aire espirado y de la gasometría arterial en cada paciente mientras respiraba aire ambiente, y luego 100% de O2 suplementario., Los pacientes fueron clasificados como ‘retenedores’ de CO2 si su CO2 Pa aumentaba más de 3mmhg mientras estaban en O2 suplementario y como ‘no retenedores’ si no lo hacía. A continuación, los autores compararon la ventilación por minuto, el emparejamiento V/Q (calculado en base al gas inerte expirado) y la ventilación del espacio muerto entre los dos grupos.
Resultados: la heterogeneidad de la perfusión respiratoria (es decir, el desajuste V / Q) aumentó significativamente tanto en los grupos de retenedores como en los no retenedores. La ventilación minúscula disminuyó significativamente en los retenedores, pero no en los no retenedores., Finalmente, la ventilación del espacio muerto aumentó significativamente en el grupo de retenedores, pero se mantuvo sin cambios en el grupo de no retenedores.
conclusiones: dado que el desajuste V/Q aumentó tanto en retenedores como en no retenedores, los autores concluyeron que el desajuste V/Q no podría ser la causa de la retención de CO2 observada (hipercarbia). Además, debido a que la ventilación minúscula disminuyó en el grupo de retenedores, pero se mantuvo estable en los no retenedores, propusieron que la hipoventilación inducida por oxígeno fuera la culpable.
espera WHAATT??!!!
así es., Robinson et al llegaron a la conclusión opuesta que Aubier et al hicieron 20 años antes en su estudio de referencia. Concluyeron que la hipoventilación (teoría #1, que acabo de llamar un mito) era la causa de la hipercapnia inducida por oxígeno en pacientes con EPOC. Pero solo en caso de que no estés lo suficientemente confundido; no es tan simple.
controversia: otros autores han sacado diferentes conclusiones del estudio de Robinson et al., Por ejemplo, Abdo y Heunks sugieren que la hipercarbia en el grupo de retenedores probablemente se debió al aumento de la ventilación del espacio muerto (que no se modificó en los no retenedores). El grupo de retenedores mostró una disminución en la ventilación por minuto, pero también lo hicieron los pacientes en el estudio de Aubier de 1980 (esa disminución no fue lo suficientemente grande como para explicar toda la hipercarbia observada). Es plausible que aunque el desajuste V/Q aumentó en ambos grupos, solo causó hipercarbia en el grupo de retenedores porque aumentó la ventilación del espacio muerto en sus pulmones.,
es una teoría interesante y encaja muy bien con la literatura anterior, pero es importante enfatizar que contradice directamente a los autores que realmente llevaron a cabo el estudio.
la conclusión:
espero que este haya sido un recorrido agradable por la fisiología pulmonar. Veamos si podemos dar sentido a los mitos y hechos de la hipercarbia inducida por oxígeno en pacientes con EPOC.
teoría 1: hipoventilación inducida por oxígeno
¿mito o hecho?
poco claro
ambos estudios grandes que analizaron esta teoría encontraron que el O2 suplementario conduce a la hipoventilación., Aubier et al. concluyó que era transitorio y no explicaba la hipercarbia observada. Robinson et al. llegó a la conclusión de que sí.
teoría 2: el efecto Haldane
¿mito o hecho?
probablemente un hechoero
la química es sólida, y el efecto probablemente causa algo de hipercarbia, pero tenemos una mínima evidencia directa de ello. Tampoco puede explicar toda la hipercarbia que se ha observado en los estudios anteriores.
teoría 3: V/Q desajuste
¿mito o hecho?
Claro
Aubrier et al., concluida por el proceso de eliminación que el desajuste V / Q debe ser responsable de la mayor parte de la hipercarbia observada. Robinson et el encontraron que el desajuste V/Q aumentó tanto en retenedores como en no retenedores y, por lo tanto, no podría ser la causa; sin embargo, otros autores señalan que la ventilación del espacio muerto aumentó en el grupo de retenedores, y sugieren que este tipo específico de desajuste V/Q Podría ser la causa de la hipercarbia.,
colaborador invitado:
 Allan Guiney, MD
Allan Guiney, MD
Médico Residente
NYU / Bellevue Department of Emergency Medicine
New York, NY
- Aubier M, Murciano D, Milic-Emili J, et al. Efectos de la administración de O2 sobre la ventilación y gases sanguíneos en pacientes con enfermedad pulmonar obstructiva crónica durante insuficiencia respiratoria aguda. Am Rev Respir Dis.1980;122(5):747–754., PMID: 66778278
- Aubier M, Murciano D, Fournier M, Milic-Emili J, Pariente R, Derenne JP: Central respiratory drive in acute respiratory failure of patients with chronic obstructive pulmonary disease. Am Rev Respir Dis 1980, 122:191-199. PMID: 67746339
- Robinson TD, Freiberg DB, Regnis JA, Young IH. El papel de la hipoventilación y la redistribución ventilación-perfusión en la hipercapnia inducida por oxígeno durante las exacerbaciones agudas de la enfermedad pulmonar obstructiva crónica. Am J Respir Crit Care Med. 2000;161(5):1524–1529., PMID: 10806149
- Abdo WF, Heunks LMA: oxygen-induced hypercapnia in COPD: myths and facts. Cuidado Crítico 2012, 16: 323. PMID: 23106947
publicación revisada por: Salim Rezaie (Twitter: @srrezaie)
- Biografía
- Últimas entradas
Anand Swaminathan
últimas publicaciones de Anand Swaminathan (ver todas)
- Rebel Core Cast 48.0 Frostbite – 27 de enero de 2021
- Blaze-1 publicación final: cóctel de anticuerpos monoclonales Parte II – 23 de enero de 2021
- Rebel core cast 47.0 náuseas y vómitos – 13 de enero de 2021