US Pharm. 2014;39(3):35-38.
rezumat: medicamentele antiinflamatoare nesteroidiene (AINS) sunt utilizate în mod obișnuit pentru a trata durerea asociată cu o varietate de afecțiuni medicale. AINS neselective inhibă reversibil enzima ciclooxigenază (COX) în ambele izoforme ale sale, COX-1 și COX-2. Un risc crescut de evenimente cardiovasculare a fost asociat cu utilizarea AINS, în special a AINS selective COX-2., Dovezile actuale sugerează că naproxenul, un AINS neselectiv, este asociat cu cel mai mic risc de evenimente cardiovasculare. Prin urmare, naproxenul este AINS de alegere la pacienții cu risc cardiovascular ridicat.boala cardiovasculară este definită ca orice boală care implică inima, vasele de sânge sau ambele, dintre care multe sunt legate de procesul de ateroscleroză. Aproximativ 83 de milioane de adulți americani sunt afectați de unul sau mai multe tipuri de boli cardiovasculare, iar dintre acești pacienți, 40 de milioane au vârsta de 60 de ani sau mai mult.,1 mulți pacienți de diferite vârste utiliza OTC și prescripție medicamente anti-inflamatorii pentru a gestiona durerea. Aproximativ 30 de milioane de Americani folosesc medicamente antiinflamatoare nesteroidiene (Ains) de zi cu zi, din motive variind de la cardioprotection și de zi cu zi dureri la complicatii mai grave, cum ar fi artrita reumatoida, guta acuta, și alte afecțiuni comorbide.,2
pacienții cu risc crescut de evenimente cardiovasculare cu utilizarea concomitentă de AINS includ pacienții cu intervenții chirurgicale de bypass recente, angină instabilă, infarct miocardic (im), evenimente cerebrovasculare ischemice sau orice alt proces athlerosclerotic activ. Pacienții care au boli cardiovasculare și iau AINS, în special agenți selectivi ai ciclooxigenazei-2 (COX-2), prezintă un risc mult mai mare de a avea un MI decât pacienții care nu iau aceste medicamente. Prin urmare, înțelegerea pericolului potențial al utilizării AINS la pacienții care au factori de risc cardiovascular este esențială.,1,3
AINS și efecte Adverse
ca și în cazul oricărui medicament, AINS nu sunt lipsite de efecte adverse. Cele mai frecvent întâlnite reacții adverse sunt greața, vărsăturile, diareea, constipația, scăderea poftei de mâncare, erupții cutanate, amețeli, dureri de cap și somnolență. Reacțiile adverse mai severe observate în cazul utilizării AINS sunt retenția de lichide, insuficiența renală (asociată cu o utilizare mai cronică), insuficiența hepatică, ulcerele gastrice și sângerarea crescută sau prelungită în urma unei leziuni sau proceduri chirurgicale.,Multe dintre efectele adverse asociate cu utilizarea AINS pot fi explicate prin efectul lor asupra metabolismului fosfolipidic. Fosfolipidele membranare sunt defalcate de fosfolipaza A2 în acid arahidonic, substratul enzimelor COX. COX-1 este exprimat constitutiv în stomac, rinichi și endoteliu intestinal, unde duce la vasoconstricție și agregare plachetară. COX-2 este reglată în timpul perioadelor de inflamație, unde provoacă vasodilatație și inflamație prin migrarea macrofagelor, leucocitelor și fibroblastelor., Acest echilibru între cele două enzime este în cele din urmă perturbat la administrarea AINS (figura 1).1,4
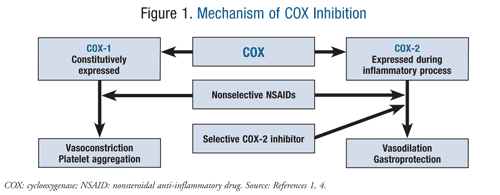
decizia cu privire La care AINS pentru a utiliza va varia în rândul pacienților, și selectivitate COX este unul dintre factorii determinanți. AINS vizează atât enzimele COX-1, cât și COX-2. Justificarea utilizării inhibitorilor selectivi ai COX-2 a rezultat din efectele gastro-intestinale negative (GI) ale AINS neselective și aspirinei., Selectivitatea pentru enzima COX-2 se dovedește a fi gastroprotectivă, ceea ce reprezintă un beneficiu major pentru gestionarea durerii la pacienții cu complicații GI, cum ar fi boala ulcerului peptic (PUD), boala de reflux gastroesofagian (GERD) și sângerarea GI. Cu toate acestea, inhibarea selectivă a COX-2 manifestată de anumite AINS poate crește riscul de evenimente cardiovasculare la pacienții cu afecțiuni cardiovasculare preexistente., Acest risc protrombotic rezultă din vasoconstricția mediată de tromboxan A2 și agregarea plachetară, care vor rămâne dezechilibrate și fără opoziție atunci când activitatea prostaciclinei este suprimată prin inhibarea COX-2.1,4
la celălalt capăt al spectrului, inhibarea ireversibilă a COX-1 sa dovedit a fi cardioprotectoare, ceea ce este evident cu aspirina cu doze mici. AINS neselective inhibă atât COX-2, cât și COX-1. Deoarece selectivitatea COX variază între AINS neselective, la fel și riscul cardiovascular asociat AINS.,1,4
Revizuirea literaturii
Rofecoxibul, un inhibitor al COX-2, a fost asociat cu moartea coronariană și cardiovasculară, chiar și în doze mici. S-a concluzionat în studiul Vioxx Gastrointestinal Outcomes Research (VIGOR) că a existat o mare preocupare pentru creșterea riscului cardiovascular cu rofecoxib.5 prevenirea polipilor adenomatoși din studiul Vioxx (APPROVe) a condus în cele din urmă la întreruperea rofecoxibului de pe piața americană, deoarece a demonstrat riscul crescut de IM acut atât la doze mici, cât și la doze mari.,6 literatura actuală estimează o creștere de cinci ori a evenimentelor tromboembolice la pacienții care iau rofecoxib 50 mg/zi comparativ cu naproxen și o creștere de două ori la pacienții care iau 25 mg/zi comparativ cu placebo.7-9 la scurt timp după eliminarea ROFECOXIBULUI de pe piață de către FDA, valdecoxib a urmat curând exemplul datorită riscului crescut de infarct miocardic și accident vascular cerebral.10
în 2005, FDA a concluzionat că beneficiile pentru sănătate ale celecoxibului depășesc riscul potențial în anumite populații de pacienți informați.11 ca atare, celecoxibul a fost lăsat pe piață., Pfizer a fost sfătuit de FDA să revizuiască eticheta de celecoxib pentru a adăuga un avertisment în cutie și un ghid de medicamente. Avertismentul din cutie indică faptul că celecoxibul poate determina un risc crescut de evenimente trombotice cardiovasculare grave, IM și accident vascular cerebral. Celecoxib crește riscul la doze mai mari de 200 mg/zi. Riscul, dacă există, care vine cu doze mai mici de celecoxib nu este încă clar., Ghidul de medicamente trebuie administrat pacienților în momentul eliberării medicamentului pentru a-i informa că celecoxibul este asociat cu un risc crescut de evenimente cardiovasculare și nu trebuie utilizat la pacienții cu risc cardiovascular ridicat.8,12,13
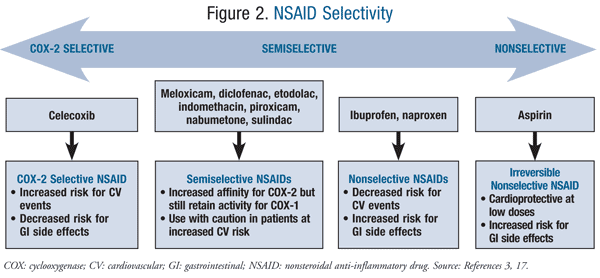
De notat, alte câteva AINS cresc riscul cardiovascular, inclusiv AINS semiselective diclofenac și meloxicam, și AINS neselective ibuprofen și naproxen (figura 2).3 Mai multe meta-analize și revizuiri sistematice indică faptul că diclofenacul a demonstrat cel mai mare risc cardiovascular al oricăruia dintre AINS neselective.,7,8,12,13 în Plus, într-o mare retrospective de cohortă studiu realizat de Ray et al, comparativ cu ≥1.000 mg/zi de naproxen, diclofenac a fost asociat cu un risc crescut de IM, accident vascular cerebral, și mortalitatea de toate cauzele în doze <150 mg/zi.8 Acest lucru nu este surprinzător atunci când se ia în considerare gradul de selectivitate COX-2 pe care îl posedă diclofenacul.3 Datorită numărului limitat de studii care evaluează meloxicamul, riscul cardiovascular asociat utilizării acestuia rămâne necunoscut.,14 o analiză bazată pe dovezi a riscului cardiovascular al AINS de către Farkouh și Greenberg sugerează că ibuprofenul este asociat cu un risc cardiovascular comparabil cu celecoxib.7 în mai multe studii clinice directe, naproxenul nu a fost asociat cu un risc cardiovascular crescut la pacienții cu afecțiuni cardiovasculare preexistente, comparativ cu alte AINS neselective și inhibitori COX-2. S-a stabilit că naproxenul este AINS neselectiv preferat pentru pacienții cu risc cardiovascular crescut.,8,15
În plus față de recunoașterea riscului cardiovascular profil și relația doză de fiecare AINS, este de asemenea important de a revizui dovezi cu privire la calendarul și durata tratamentului. Un studiu de cohortă la nivel național al pacienților cu un IM pentru prima dată a demonstrat că utilizarea pe termen scurt și lung a AINS și a inhibitorilor COX-2 a crescut riscul de deces sau IM recurent.,12 o analiză ulterioară a acestei cohorte la nivel național a concluzionat că există un risc crescut de deces și deces coronarian sau IM recurent nonfatal cu utilizarea oricărui AINS care persistă cel puțin 5 ani după primul im.13 în general, dovezile sugerează că se recomandă prudență atât împotriva utilizării pe termen scurt, cât și pe termen lung a AINS și a inhibitorilor selectivi ai COX-2 la pacienții cu risc crescut de boli cardiovasculare.
evaluarea prospectivă randomizată a studiului de siguranță integrată Celecoxib vs.Ibuprofen sau Naproxen (precizie) este în curs de desfășurare.,16 este un studiu randomizat, dublu-orb, cu grupuri paralele, care compară riscul cardiovascular asociat cu celecoxib cu cel al celor două AINS neselective cel mai frecvent prescrise (naproxen și ibuprofen) la pacienții cu osteoartrită sau artrită reumatoidă. Rezultatul principal al studiului este prima apariție a decesului cardiovascular, a IM nonfatal sau a accidentului vascular cerebral nonfatal. Efectele secundare cardiovasculare, GI și renale, precum și ameliorarea simptomatică vor fi evaluate în studiu., Studiul urmează să fie finalizat în septembrie 2015 și poate oferi dovezi suplimentare pentru utilizarea AINS la pacienții cu risc cardiovascular.16
American Heart Association Stance
În 2007, American Heart Association (Aha) a abordat îngrijorarea că inhibarea selectivă a COX-2 poate potența un eveniment cardiovascular la pacienții care prezintă un risc crescut. AHA afirmă că medicii și pacienții trebuie să cântărească riscurile și beneficiile fiecărui agent înainte de a alege un plan de tratament pentru ameliorarea durerii., Pacienții trebuie tratați numai pentru cea mai scurtă perioadă de timp și cu cea mai mică doză de medicament necesară pentru a obține ameliorarea simptomelor.13,17
se sugerează o abordare treptată, începând cu agenții care au cel mai mic risc cardiovascular asociat și trecerea la agenții cu risc mai mare dacă apare eșecul tratamentului. Produsele non-AINS, cum ar fi acetaminofenul sau salicilații neacetilați, sunt agenții preferați la pacienții cu risc cardiovascular ridicat. Dacă aceste tratamente nu sunt tolerate sau nu reușesc să controleze durerea, utilizarea AINS poate fi justificată., Pacienții care încep tratamentul cu AINS trebuie să înceapă cu un AINS neselectiv, cum ar fi ibuprofenul sau naproxenul. Cu toate acestea, literatura de specialitate sugerează naproxen ca AINS neselectiv de alegere pentru acești pacienți. Dacă controlul durerii nu este stabilit cu AINS neselective, următorul studiu trebuie să fie cu un agent semiselectiv pentru COX-2, cum ar fi meloxicam sau diclofenac.În cele din urmă, dacă toate tratamentele de mai sus au eșuat, pacientul poate lua în considerare tratamentul cu celecoxib, inhibitor selectiv al COX-2., Utilizarea celecoxibului la pacienții cu risc de evenimente trombotice trebuie rezervată pacienților care nu au alte alternative adecvate.17
utilizarea concomitentă a AINS neselective cu aspirină poate scădea profilul cardioprotector observat în mod normal la utilizarea aspirinei. Aceasta se datorează inhibării competitive a locului de legare a receptorilor enzimei COX-1. Cercetarea terapeutică a artritei și studiul evenimentelor gastro-intestinale (TARGET) au concluzionat că ibuprofenul sa dovedit a nega efectele cardioprotectoare ale aspirinei.,7 deși nu s-a observat nicio interacțiune cardiovasculară în cazul utilizării concomitente a celecoxibului și aspirinei, administrarea aspirinei cu un inhibitor selectiv al COX-2 poate anula efectele gastroprotective ale inhibării selective a COX-2. În ciuda acestor preocupări, pacienții care utilizează aspirină cu doze mici pentru cardioprotecție pot lua AINS. Profilul cardioprotector al aspirinei poate ajuta la scăderea riscului cardiovascular asociat cu utilizarea inhibitorului AINS sau COX-2., În plus, adăugarea unui inhibitor al pompei de protoni (IPP) poate fi justificată la anumiți pacienți cu risc crescut de GI pentru a preveni ulcerele și alte reacții adverse GI asociate cu utilizarea concomitentă a aspirinei și a AINS sau a inhibitorului COX-2.14,17,18
în Timpul tratamentului cu Ains, pacienții trebuie monitorizați îndeaproape pentru creșterea tensiunii arteriale, semne de edem, scăderea funcției renale, și hemoragii GASTRO-intestinale. Dacă apare oricare dintre aceste reacții adverse, poate fi justificată o scădere a dozei sau o modificare a medicamentului., Pentru fiecare caz de pacient, riscurile și beneficiile tratamentului trebuie luate în considerare înainte de a începe orice medicament. Trebuie remarcat faptul că toate AINS, inclusiv inhibitorii COX-2, pot crește tensiunea arterială la unii pacienți. La inițierea oricărui AINS la un pacient cu risc cardiovascular ridicat, este important să se monitorizeze tensiunea arterială. Utilizarea concomitentă a AINS cu medicamente antihipertensive a fost asociată cu o scădere a efectelor antihipertensive de scădere a tensiunii arteriale.,1,7,17
rolul farmacistului
semnificația comunicării farmacist-pacient este crucială în informarea pacienților despre riscurile asociate utilizării AINS. Este important ca farmaciștii să monitorizeze profilurile pacienților pentru utilizarea AINS, precum și să consilieze pacienții cu boli cardiovasculare existente cu privire la utilizarea AINS OTC. Datorită disponibilității largi a produselor AINS OTC, pacienții pot presupune că sunt sigure pentru toți și nu cunosc riscul cardiovascular crescut., Aceste situații oferă o oportunitate pentru intervenția farmacistului de a educa pacienții cu privire la risc și de a-i informa despre terapiile alternative preferate pentru gestionarea durerii, cum ar fi acetaminofenul, capsaicina și alte produse topice.1,17
în special, profesioniștii din domeniul sănătății ar trebui să țină cont de faptul că pentru pacienții cu artrită sau alte afecțiuni comorbide care necesită terapie AINS, naproxenul pare a fi cel mai sigur din punct de vedere cardiovascular., Pentru pacienții cu risc crescut de complicații ale tractului gastro-intestinal legate de AINS, naproxen plus un IPP este mai puțin costisitor, mai sigur și la fel de eficient ca celecoxibul în doză mică. Riscul cardiovascular cu AINS pare să crească pe măsură ce doza și durata tratamentului cresc. Pacienții cărora li se administrează tratament cu AINS trebuie sfătuiți să utilizeze cea mai mică doză eficace pentru cea mai scurtă durată de timp.12,17
1. CDC. Prevenirea bolilor de inimă și a accidentului vascular cerebral: adresându-se ucigașilor de frunte ai națiunii. Pe scurt 2011. Atlanta, GA: CDC; 2011. www.cdc.,gov / chronicdisease / resurse/publicații/AAG/pdf/2011 / Heart-Disease-and-Stroke-AAG-2011.pdf. Accesat 25 Noiembrie 2013.
2. Centrul De Sănătate Osteoartrita. WebMD. www.webmd.com/osteoarthritis. accesat 25 noiembrie 2013.
3. Chisholm-Burns M, Schwinghammer T, Wells B, și colab. Principiile și practica farmacoterapiei. Al 3-lea ed. Columbus, OH: McGraw-Hill; 2013.
4. Brunton L, Chabner B, Knollman B și colab. Goodman și Gillman sunt baza farmacologică a terapiei. A 12-a ed. Columbus, OH: McGraw Hill; 2011.
5. Bombardier C,Laine L, Reicin A, și colab., Compararea toxicității gastrointestinale superioare a rofecoxibului și naproxenului la pacienții cu poliartrită reumatoidă. În Engl J Med. 2000;343:1520-1528.
6. Garcia Rodriguez LA, Tacconelli S, Patrignani P. Rolul de a doza potența în predicția riscului de infarct miocardic asociat cu nonsteroidal anti-inflamator de droguri în populația generală. Sunt Coll Cardiol. 2008:52:1628-1636.
7. Farkouh ME, Greenberg BP. O revizuire bazată pe dovezi a riscurilor cardiovasculare ale medicamentelor antiinflamatoare nesteroidiene. Am Cardiol. 2009;103:1227-1237.
8. Ray WA, Varas-Lorenzo C, Chung CP, și colab., Riscurile cardiovasculare ale medicamentelor antiinflamatoare nesteroidiene la pacienți după spitalizare pentru boli coronariene grave. Rezultatele Circ Cardiovasc Qual. 2009;2:155-163.
9. Solomon SD, Wittes J, Finn PV, și colab. Riscul Cardiovascular al celecoxibului în 6 studii randomizate controlate cu placebo: analiza siguranței încrucișate. Circulație. 2008;117:2104-2113.
10. Nussmeier NA, Whelton AA, Brown MT, și colab. Complicațiile inhibitorilor COX-2 parecoxib și valdecoxib după intervenția chirurgicală cardiacă. În Engl J Med. 2005;352:1081-1091.
11. Consultanță În Domeniul Sănătății Publice., FDA anunță modificări importante și avertismente suplimentare pentru medicamentele antiinflamatoare nesteroidiene selective și neselective COX-2 (AINS). 7 aprilie 2005. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm150314.htm. accesat 25 noiembrie 2013.
12. Schjerning Olsen AM, Fosbol el, Lindhardsen J, și colab. Durata tratamentului cu medicamente antiinflamatoare nesteroidiene și impactul asupra riscului de deces și infarct miocardic recurent la pacienții cu infarct miocardic anterior. Circulație. 2011;123:2226-2235.
13., Schjerning Olsen AM, Fosbol el, Lindhardsen J, și colab. Riscul cardiovascular pe termen lung de utilizare a AINS în funcție de timpul trecut după infarctul miocardic pentru prima dată: un studiu de cohortă la nivel național. Circulație. 2012;126:1955-1963.
14. McGettigan P, Henry D. riscul Cardiovascular și inhibarea ciclooxigenazei: o revizuire sistematică a studiilor observaționale ale inhibitorilor selectivi și neselectivi ai ciclooxigenazei 2. JAMA. 2006;296:1633-1644.
15. Graham DJ. Inhibitorii COX-2, alte AINS și riscul cardiovascular seducția bunului simț. JAMA. 2006;296:1653-1666.
16., Evaluarea prospectivă randomizată a siguranței integrate Celecoxib vs. Ibuprofen sau Naproxen (precizie). ClinicalTrials.gov. 21 Noiembrie 2013. http://clinicaltrials.gov/ct/show/NCT00346216?order=4. Accesat 24 Noiembrie 2013.
17. Antman EM, Bennett JS, Daugherty A, și colab. Utilizarea medicamentelor antiinflamatoare nesteroidiene: o actualizare pentru clinicieni: o declarație științifică a American Heart Association. Circulație. 2007;115:1634-1642.
18. Kearney PM, Baigent C, Godwin J, și colab. Inhibitorii selectivi ai ciclooxigenazei – 2 și medicamentele antiinflamatoare nesteroidiene tradiționale cresc riscul de aterotromboză?, Meta-analiza studiilor randomizate. BMJ. 2006;332:1302-1308.