Fiziologie Normală
funcția principală a hemoglobinei, eliberarea oxigenului din plămâni în celulele țesutului, depinde de afinitatea variabilă pe care hemoglobina o are pentru oxigen.această afinitate depinde în principal de presiunea parțială locală a oxigenului (pO2), dar pH-ul, presiunea parțială a dioxidului de carbon (pCO2) și concentrația fosfaților organici sunt de asemenea semnificative.,condițiile locale din plămâni (pO2 relativ ridicat, pCO2 scăzut etc.) sunt asociate cu afinitate ridicată, astfel încât hemoglobina leagă ușor oxigenul aici; produsul acestei legături este oxihemoglobina.prin contrast în microvasculatura țesuturilor, condițiile locale (pO2 relativ scăzut, pCO2 ridicat etc.) sunt asociate cu afinitatea scăzută a hemoglobinei pentru oxigen și oxihemoglobina se disociază ușor, eliberând oxigenul în celulele țesutului.,heme fier-locul de legare a oxigenului
molecula de hemoglobină adultă (HbA) cuprinde patru lanțuri polipeptidice pliate (două alfa și două beta), fiecare având atașată o grupare porfirină heme . În centrul fiecăreia dintre cele patru grupuri heme se află un atom de fier în starea feroasă (Fe2+).acești patru atomi de fier sunt centrele funcționale ale moleculei de hemoglobină, deoarece aici oxigenul se leagă reversibil pentru a forma oxihemoglobină., oxihemoglobina este o superoxo-ferrihemă (Fe3+O2–) în care există un transfer parțial temporar al unui electron (sarcină negativă) de la fierul din heme la oxigen . când oxigenul este descărcat din oxihemoglobină în țesuturi, electronul temporar partajat este recapturat de atomul de fier, revenind la starea sa feroasă (Fe2+).indiferent de detaliul precis al legării oxigenului la hemoglobină, este clar că pentru a avea loc legarea, atomii de fier prezenți în fiecare dintre cele patru grupuri heme trebuie să fie în stare feroasă.,singura diferență între hemoglobină și methemoglobină este că unul sau mai mulți dintre cei patru atomi de fier din molecula de methemoglobină se află în starea ferică (Fe3+), mai degrabă decât în starea feroasă (Fe2+) și, prin urmare, nu sunt capabili să lege oxigenul .conversia fierului din starea feroasă în cea ferică reprezintă pierderea unui electron, adică este un proces oxidativ.,formarea methemoglobinei din hemoglobină în celulele roșii este un proces oxidativ continuu care rezultă din expunerea hemoglobinei la o varietate de molecule foarte reactive (radicali liberi de oxigen), produse în timpul metabolismului celular normal . efectul oxidării mediate de radicalii liberi nu se limitează la molecula de hemoglobină; multe specii moleculare din celulele din organism sunt afectate. Dacă sunt lăsate necontrolate, astfel de modificări moleculare oxidative pot afecta funcția și, în cele din urmă, pot provoca perturbări și leziuni celulare.,celulele roșii și conținutul lor (inclusiv hemoglobina) sunt considerate deosebit de sensibile la acest stres oxidativ datorită concentrației relativ ridicate de oxigen prezente și a producției rezultate de radicali liberi de oxigen .
Methemoglobina este, de asemenea, format în timpul de descărcare de oxigen din deoxihemoglobină în țesuturile dacă, așa cum se întâmplă uneori, temporar donat de electroni pentru a forma superoxo-ferriheme nu este recucerit de către atomul de fier; acest proces este numit de auto-oxidare .,s-a estimat că aproximativ 3% din hemoglobină este transformată zilnic în methemoglobină prin aceste două mecanisme oxidative.din fericire, având în vedere amenințarea potențială la livrarea de oxigen pe care o prezintă methemoglobina, există mecanisme de protecție care asigură că cea mai mare parte a acestei methemoglobine este transformată înapoi în hemoglobină, astfel încât nu mai mult de 1-2% Din hemoglobina totală este prezentă în mod normal ca methemoglobină.,pentru ca methemoglobina (MHb) să fie transformată în fier de hemoglobină în starea ferică (Fe3+) la oricare sau la toate cele patru grupuri heme, acestea trebuie reduse la starea feroasă (Fe 2+); cu alte cuvinte, trebuie să obțină un electron.de departe, cel mai important mijloc de a efectua acest câștig de electroni este un sistem de reducere a enzimelor prezent în celulele roșii, cunoscut sub numele de citocrom B5-methemoglobin reductază dependentă de NADH., în condiții fiziologice, acest sistem reprezintă aproape 99% din reducerea zilnică a methemoglobinei la hemoglobină.sistemul cuprinde trei elemente: dinucleotidă nicotinamidă redusă (NADH); proteina care conține heme, citocromul b5; și enzima, citocromul B5 reductază. Donatorul de electroni este NADH, un produs al oxidării glucozei (glicoliză).electronii trec de la NADH la citocromul b5 și, în final, la methemoglobină; transferul de electroni este catalizat de enzima citocrom B5 reductază (figura 1).,
FIGURA 1: NADH dependente de citocromul b5 – metHb-reductaza sistem
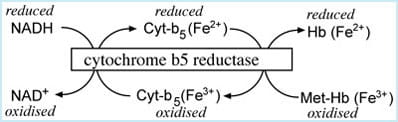
un Alt reducerea cale, care depinde de enzima NADPH-MHb-reductazei, este, de asemenea, capabile de a methemoglobinei la hemoglobină, dar în condiții fiziologice normale este de foarte mică importanță.cu toate acestea, această cale alternativă este semnificativă în cazurile de deficit de citocrom-B5-reductază și esențială pentru acțiunea terapeutică a albastrului de metilen, medicamentul utilizat pentru tratarea methemoglobinemiei dobândite.,în cele din urmă, mai multe specii antioxidante generale (adică donarea de electroni) prezente în celulele roșii, cum ar fi glutationul redus și acidul ascorbic, pot juca un rol minor în reducerea methemoglobinei la hemoglobină.
cauzele methemoglobinemiei
Methemoglobinemia este o creștere anormală a concentrației de methemoglobină, adesea exprimată ca un procent crescut de hemoglobină totală.Methemoglobinemia poate fi moștenită sau dobândită în urma expunerii la oricare dintr-o gamă de substanțe chimice și medicamente de mediu oxidante.,au fost descrise mai multe defecte ereditare rare ale genei care reglează producerea enzimei citocrom B5 reductază .deficitul enzimatic congenital rezultat provoacă methemoglobinemie, deoarece rata la care methemoglobina este transformată în hemoglobină nu poate ține pasul cu rata la care se formează. Există două tipuri principale; Cel mai frecvent este tipul I în care deficitul enzimatic este limitat la celulele roșii.,
în tipul II, enzima este deficitară nu numai în celulele roșii, ci într-o serie de alte tipuri de celule, inclusiv cele ale creierului . Această formă mai gravă, dar extrem de rară, este asociată cu întârzierea mintală și cu o serie de anomalii neurologice care, de obicei, duc la deces în anii copilăriei.
Mai multe defecte moștenite ale structurii hemoglobinei, toate hemoglobina m desemnată (HbM), duc la methemoglobinemie., Acestea se caracterizează prin substituții unice de aminoacizi în lanțurile polipeptidice alfa sau beta în regiunea în care este atașată porțiunea de heme care conține fier.aceste modificări au efectul de a face orice fier în stare ferică oxidată mai stabil și rezistent la efectul reducerii sistemelor enzimatice decât hemoglobina normală (HbA), astfel încât methemoglobina nu poate fi transformată în hemoglobină la cei cu HbM.nu există un tratament disponibil pentru scăderea methemoglobinei cauzată de HbM., Cei cu deficit de enzimă necesită tratament pe toată durata vieții cu un agent care are același efect de reducere ca enzima deficitară; o doză zilnică de acid ascorbic (vitamina C) și/sau riboflavină (vitamina B2) se potrivește cu această factură terapeutică. methemoglobinemia dobândită methemoglobinemia moștenită este rară; mult mai frecvent methemoglobinemia este dobândită ca urmare a expunerii la substanțe chimice oxidante, incluzând o serie de medicamente prescrise și auto-prescrise (fără prescripție medicală) (tabelul 1).,methemoglobinemia dobândită apare atunci când rata de oxidare a hemoglobinei la methemoglobină – ca urmare a expunerii la oxidant – depășește rata la care methemoglobina poate fi redusă de citocromul NADH B5-MHb reductază.tabelul 1: Medicamente sau toxine care pot provoca methemoglobinemie
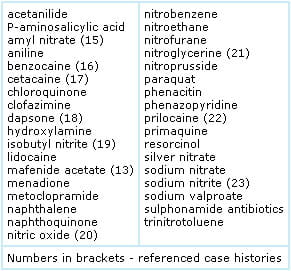
expunerea la oxidanți chimici sau la medicamente poate apărea prin ingestie, inhalare sau absorbție pe piele sau mucoase. Unele medicamente sau substanțe chimice (de exemplu, nitriți) au un efect oxidant direct asupra hemoglobinei, în timp ce altele (de exemplu, Dapsone) își datorează potențialul oxidant unui produs metabolic.
semne și simptome ale methemoglobinemiei
oxidarea fierului (de la starea feroasă la cea ferică) în porțiunea de hem a hemoglobinei împiedică legarea oxigenului la acel loc, reducând capacitatea de transport a oxigenului. Mai mult, oxidarea fierului la unul sau mai multe dintre cele patru situsuri de heme ale moleculei de hemoglobină crește afinitatea pentru oxigen la orice situsuri de heme „normale” rămase . Ca o consecință, eliberarea de oxigen la nivelul țesutului este redusă.,anemia funcțională care caracterizează methemoglobinemia se datorează efectului combinat al capacității reduse de transport a oxigenului și eliberării reduse a oxigenului în țesuturi.gradul și severitatea simptomelor sunt direct proporționale cu procentul de hemoglobină care a fost oxidat la methemoglobină (disfuncțională). Methemoglobinemia ușoară (2-10 %) este în general bine tolerată și, la un individ altfel sănătos, este asimptomatică.,primul semn al hipoxiei tisulare, evident pe măsură ce methemoglobina crește peste 10-15%, este cianoza cu pielea care are un aspect clasic albastru/ardezie gri. simptomele hipoxiei mai profunde, inclusiv creșterea frecvenței cardiace, dureri de cap, amețeli și anxietate, însoțesc aprofundarea cianozei, deoarece methemoglobina crește peste 20 %. Methemoglobinemia severă (>50 %) este asociată cu creșterea dispneei și a oboselii.confuzia, somnolența și coma apar; pot apărea convulsii., Analiza gazelor din sânge relevă acidoza metabolică (lactică) consecutivă metabolismului celular anaerob. Methemoglobina > 70% este frecvent fatală.simptomele pentru un anumit procent de methemoglobină sunt, în general, mai severe la un pacient care are o anumită afecțiune preexistentă (de exemplu, anemie, boli respiratorii sau cardiovasculare) care compromite oxigenarea țesuturilor.
testele de oxigenare utilizate la pacientul cianotic
cianoza este un semn clinic aproape invariabil de methemoglobinemie semnificativă, deși nu este specific pentru afecțiune.,deoarece cianoza este o dovadă obiectivă a oxigenării inadecvate a țesuturilor, aceasta ar determina, de obicei, personalul medical participant să comande teste de oxigenare, inclusiv analiza gazelor arteriale din sânge și monitorizarea pulsului oximetriei. pentru pacientul a cărui cianoză este rezultatul methemoglobinemiei, indicii de oxigenare (pO2 și sO2) măsurați în timpul analizei gazelor din sânge, precum și citirile oximetriei pulsului pot rămâne remarcabil de normale, în ciuda cianozelor adesea profunde.,motivul pentru aceste rezultate aparent anormale, eventual contraintuitive, merită subliniat, deoarece acestea pot fi utile din punct de vedere diagnostic. presiunea parțială a oxigenului în sânge (pO2) este un parametru măsurat în timpul analizei gazelor din sânge care reflectă fracțiunea mică de oxigen total care este dizolvată în plasma sanguină, nu cea legată de hemoglobină.,difuzia oxigenului din alveolele plămânilor în plasma sanguină este principalul determinant al pO2 și acest lucru nu este afectat de methemoglobinemie, astfel încât, în ciuda a ceea ce ar putea fi cianoză severă, pO2 rămâne normal la cei cu methemoglobinemie. disocierea pO2 și cianoză în methemoglobinemie este utilă din punct de vedere diagnostic. Administrarea oxigenului crește pO2, dar nu reușește să corecteze cianoza la pacienții cu methemoglobină.,în schimb, administrarea de oxigen la pacienții a căror cianoză este rezultatul bolilor respiratorii sau cardiace determină, de asemenea, o creștere a pO2, dar în acest caz creșterea este asociată cu rezoluția cianozei.saturația oxigenului reflectă oxigenul legat de hemoglobină. Deoarece methemoglobina nu poate lega oxigenul, methemoglobinemia este asociată cu o saturație redusă a oxigenului.,
saturația de oxigen (sO2) rezultatul produs prin analiza gazelor sanguine este falsă în mod normal la pacienții cu methemoglobinemie, deoarece se bazează pe un calcul care presupune un normal de oxigen curba de disociere și absența aproape de dyshemoglobins, nici unul dintre care, desigur, se referă la cei cu methemoglobinemie.saturația oxigenului poate fi măsurată și prin pulsoximetrie, o metodă spectrofotometrică neinvazivă care se bazează pe absorbția luminii la două lungimi de undă, 660 și 990 nm.,calculul necesar pentru a calcula saturația oxigenului din aceste măsurători de absorbție presupune că numai oxi – și deoxihemoglobina sunt prezente în sânge; nu există dishemoglobine. Saturația oxigenului măsurată prin puls oximetrie este redusă la cei cu methemoglobinemie.cu toate acestea, reducerea nu se corelează cu severitatea methemoglobinemiei . pe măsură ce methemoglobina crește de la 2 la 30 %, saturația oxigenului scade de la normal (în jur de 98 %) la aproximativ 85 %, dar nu se observă o scădere suplimentară a saturației oxigenului dacă methemoglobina crește peste 30-35 %., Într-un cadru clinic, aceasta înseamnă că saturația oxigenului măsurată prin pulsoximetrie dă o impresie fals optimistă de oxigenare tisulară în rândul celor cu methemoglobinemie moderată până la severă.pentru a rezuma, cianoza asociată cu methemoglobinemia diferă de cianoză din cauza altor cauze în două privințe: nu este asociată cu pO2 redus și nu răspunde la terapia cu oxigen. Rezultatele saturației oxigenului obținute în timpul analizei gazelor arteriale sunt fals normale în methemoglobinemie, iar citirile pulsului oximetriei pot fi înșelătoare.,singura metodă fiabilă de măsurare a concentrației de methemoglobină și de confirmare a diagnosticului de methemoglobinemie este CO-oximetria. Majoritatea analizoarelor moderne de gaze sanguine au un CO-oximetru încorporat, care permite examinarea spectrofotometrică a sângelui arterial la mai multe lungimi de undă. Toate speciile de hemoglobină au spectre de absorbție caracteristice. CO-oximetria permite astfel atât identificarea, cât și cuantificarea tuturor speciilor de hemoglobină, inclusiv a methemoglobinei., CO-oximetria permite, de asemenea, calcularea saturației oxigenului; aceasta este o metodă mai fiabilă de evaluare a saturației oxigenului la pacienții cu methemoglobină decât fie oximetria pulsului, fie analiza gazelor sanguine.
unele istorii ilustrative ale cazurilor
istoricul cazului 1:
methemoglobinemia moștenită este de obicei benignă
cazul se referă la un bărbat în vârstă de 25 de ani care era suficient de preocupat de culoarea albastru-cenușiu a pielii sale faciale pentru a solicita sfatul medicului. Nu avea alte plângeri majore., La interogatoriu, el a declarat că toleranța la efort a fost bună, dar ocazional a suferit dureri de cap, vertij și respirație. Examenul clinic a relevat un bărbat bine hrănit și dezvoltat, fără semne neurologice sau cardiovasculare anormale. singura constatare anormală a fost cianoza feței, buzelor, urechilor, degetelor și degetelor de la picioare. S-a dovedit că culoarea anormală a pielii a fost prezentă încă din copilărie., Istoricul trecut a evidențiat spitalizarea pentru investigarea cianozei la vârsta de 9 luni, dar nu s-a făcut niciun diagnostic în acest moment sau în timpul altor consultări clinice în anii care au intervenit.în absența oricăror dovezi clinice că cianoza congenitală aparentă s-a datorat bolii cardiace sau pulmonare, methemoglobinemia moștenită a fost luată în considerare și confirmată prin constatarea unei methemoglobine de 40% și absența enzimei roșii citocrom B5 reductază (deficiență de tip I)., pacientul a fost tratat cu succes cu o doză zilnică de agenți de reducere a methemoglobinei cu acțiune lentă, acid ascorbic și riboflavină. La 6 luni de urmărire, methemoglobina a fost de 20%; cianoza s-a rezolvat.acest istoric de caz demonstrează că cea mai comună formă de methemoglobinemie moștenită, deficitul de citocrom B5 reductază de tip 1, este o afecțiune benignă care poate rămâne nediagnosticată mulți ani.în ciuda methemoglobinemiei marcate, efectul cosmetic al cianozei a fost singura problemă semnificativă pentru acest pacient., În cuvintele unui expert care discută efectul clinic al deficienței moștenite a citocromului B5 reductazei de tip 1, „acești pacienți sunt într-adevăr mai albaștri decât bolnavi” .istoricul cazului 2: sângele de culoare maro-ciocolată sugerează methemoglobinemie sângele care conține o concentrație ridicată de methemoglobină are culoarea maro-ciocolată, mai degrabă decât roșul închis al sângelui dezoxigenat (venos) sau roșul strălucitor al sângelui oxigenat (arterial). După cum exemplifică acest istoric de caz, culoarea sângelui este adesea un indicator util de diagnosticare.,un bărbat în vârstă de 21 de ani, JL a suferit arsuri extinse care acoperă 68% din suprafața corpului în urma unei explozii.îndepărtarea chirurgicală a pielii arse și grefarea pielii au fost necesare în timpul unei perioade prelungite de spitalizare într-o unitate regională de arsuri.
rănile au fost tratate cu pansamente mafenide-acetat pentru a preveni infecția. În timpul perioadei de recuperare, JL a dezvoltat febră cronică inexplicabilă, sugerând posibila endocardită (infecție a inimii) și a fost programată pentru o procedură de diagnostic numită ecocardiografie transesofagiană, care permite examinarea cu ultrasunete a inimii., procedura implică trecerea unei sonde cu ultrasunete în gât până la esofag, iar în pregătirea pentru acest gât JL a fost pulverizat cu anestezicul local benzocaină. În termen de 10 minute de la starea procedurii JL sa deteriorat brusc. Culoarea pielii a devenit sumbră, cu cianoză în jurul gurii. A devenit din ce în ce mai letargic.oximetria pulsului a indicat că saturația oxigenului a fost de 88 % (normal 96-99 %) și i s-a administrat oxigen. În ciuda terapiei cu oxigen și a ventilației pulmonare manuale, nu a existat nicio îmbunătățire clinică sau modificare a saturației oxigenului.,a fost suspectat un embolus pulmonar și s-a prelevat sânge arterial pentru gazele din sânge. Proba de sânge a fost întunecată, aproape maro ciocolată și sa presupus că sângele venos, mai degrabă decât sângele arterial, a fost prelevat, astfel încât a fost obținută oa doua probă. Acest lucru, de asemenea, în mod similar a fost închis, dar a fost analizat; sânge de gaze rezultate au fost:
| pH | 7.54 |
| pCO2 | 3,2 kPa |
| pO2 | 39.9 kPa |
| Bicarbonat | 23.6 mmol/L |
| saturația de Oxigen | 98.,2 % |
Acesta a rămas neclar în acest moment ce problema a fost, dar embolie pulmonară a fost exclus de ridicat pO2 și normal radiografie toracică. Culoarea constant închisă a sângelui arterial a sugerat un diagnostic de methemoglobinemie, ceea ce a fost confirmat prin constatarea că nivelul methemoglobinei a fost de 40 %.pansamentele de mafenidă-acetat ale pacientului au fost imediat îndepărtate și s-a administrat albastru de metilen (2 mg/kg IV), methemoglobina a scăzut în curând la 1.,2%, iar JL și-a revenit din această criză fără consecințe pe termen lung.
după încă 2 luni în spital reabilitarea de la arsuri leziuni JL a fost în cele din urmă evacuate acasă.,
Acest caz istoria exemplifică multe aspecte ale dobândit methemoglobinemie, inclusiv expunerea la oxidant medicamente (în acest caz, benzocaină și mafenide acetat); cianoză nu raspund la terapia cu oxigen; fals normală de saturație de oxigen prin analiza gazelor sanguine; discordanță între saturația de oxigen prin această metodă, comparativ cu cea obținută prin pulsoximetrie; și eficiența imediată de albastru de metilen terapie.în acest caz, culoarea maro-ciocolată a sângelui arterial a alertat mai întâi îngrijitorii cu privire la posibilitatea ca methemoglobinemia să fie problema.,istoricul cazului 3:
nou-născuții cu risc crescut de methemoglobinemie
rămâne neclar de ce unii oameni dezvoltă methemoglobinemie simptomatică atunci când sunt expuși la substanțe chimice și medicamente oxidante, în timp ce alții nu. Cu toate acestea, în cazul nou-născuților, există motive fiziologice clare pentru susceptibilitate.copiii nou-născuți prezintă un risc deosebit de methemoglobinemie din două motive principale. În timpul dezvoltării fetale și în primele 3-6 luni de viață, celulele roșii conțin hemoglobină fetală (HbF) mai degrabă decât hemoglobină adultă (HbA).,Hbf este mai ușor oxidat la methemoglobină decât HbA. În plus, citocromul B5 reductaza enzimei roșii necesară pentru transformarea methemoglobinei în hemoglobină este deficitară în această perioadă.acești doi factori au fost probabil semnificativi în cazul unei fetițe de 6 săptămâni care a fost adusă, într-o stare foarte proastă, la camera de urgență a spitalului local, în urma unui istoric de diaree de 2 zile .la examinare, copilul a prezentat semne de deshidratare și s-a observat culoarea pielii sumbre., Semnele vitale au inclus: frecvența cardiacă 150; tensiunea arterială 75/40; respirații 58/min și puțin adânci; și temperatura rectală 37,8 °C. rezultatele de laborator au inclus hematocrit de 25,4 %. acidoza metabolică severă (pH 7,12, bicarbonat 6 mmol/l și pCO2 3,2 kPa) a sugerat o perfuzie tisulară slabă presupusă a fi rezultatul sepsisului și copilul a fost internat la terapie intensivă.combinația dintre pO2 crescut (28 kPa) în asociere cu saturația redusă a oxigenului (91-94%) prin puls oximetrie și sângele arterial întunecat a sugerat posibila methemoglobinemie.,acest lucru a fost confirmat cu o methemoglobină de 28 %. S-a administrat albastru de metilen, iar în 30 de minute culoarea pielii bebelușului a revenit la normal, iar starea sa generală s-a îmbunătățit dramatic. A fost externată acasă la 6 zile după internare.acesta a fost un caz de methemoglobinemie dobândită care apare fără expunerea la un oxidant exogen și demonstrează vulnerabilitatea copiilor bolnavi cu diaree și acidoză la methemoglobinemie.,se crede că bacteriile care formează nitrați în intestin sau alte specii oxidante endogene asociate cu diareea pot fi cauza precipitantă la acești copii, care sunt deja predispuși la methemoglobinemie.methemoglobina este o formă inutilă de hemoglobină, care se formează constant în celulele roșii ale sângelui periferic. Cu toate acestea, datorită efectului unui sistem de reducere a enzimelor care transformă methemoglobina în hemoglobină funcțională, concentrația rămâne scăzută în sănătate.,concentrația crescută de methemoglobină, denumită methemoglobinemie, reduce oxigenarea celulelor tisulare, provocând cianoză. Methemoglobinemia severă (methemoglobina > 70% din hemoglobina totală) este potențial fatală. analiza sângelui prin CO-oximetrie asigură mijloacele de diagnostic și albastru de metilen administrate intravenos, principalul mod de tratament. Methemoglobinemia se poate datora defectelor genetice moștenite, dar mult mai frecvent apare ca urmare a expunerii la medicamente oxidante sau substanțe chimice oxidante de mediu.