Is that pesky pacemaker still causing you trouble? Significa bem, mas às vezes pode esfregar médicos de emergência da maneira errada. Vamos mudar nosso foco para o ECG, e esperamos descobrir algumas pérolas para nos ajudar com esses dispositivos problemáticos.esta é a parte 2 de uma série de 3 partes. Confira a parte 1, “Pacemaker Essentials: What we need to know in the ED” if you haven’t already! Se você gostaria de baixar uma versão pessoal do infográfico acima, Clique aqui.,
o caso
É sábado à noite e você é entregue o seguinte ECG. O paciente é um homem de 68 anos com dor no peito. Seu histórico médico passado é significativo para um pacemaker permanente (PPM) que foi colocado para bloqueio cardíaco completo há três anos. Os sinais vitais estão estáveis.

Esta pessoa tem realmente um pacemaker?ele podia. Este ECG mostra ritmo sinusal normal, e isso não exclui a presença de um pacemaker., Por exemplo, um paciente que tem um pacemaker com um ritmo nativo apropriado atualmente pode ter um ECG que se parece com o acima. Uma vez que o ritmo nativo é atualmente normal, o pacemaker não é desencadeado, e em vez disso senta-se para trás e sente o ritmo.se um chumbo estiver no ventrículo direito (RV), produz um padrão de bloqueio do ramo esquerdo (LBBB) no ECG, à medida que o ritmo acelerado despolariza através do miocárdio. Se, por outro lado, o chumbo estiver no LV, ele irá produzir um bloco de ramo direito (RBBB) padrão., A maioria dos pacemakers permanentes vistos no ED terá pistas no RV e tem um padrão LBBB .os picos com intervalos nem sempre são óbvios. Olhe cuidadosamente em cada chumbo para se certificar de que você não está faltando um sutil pontilhado!mantém – te atento a batidas especiais: batidas de fusão-o ritmo nativo e o ritmo do pacemaker, causando um estranho complexo de QRS híbrido.batidas de captura-a batida nativa rompe e é conduzida pelo ventrículo. Deve ser mais estreito e ter uma morfologia diferente das suas batidas.,
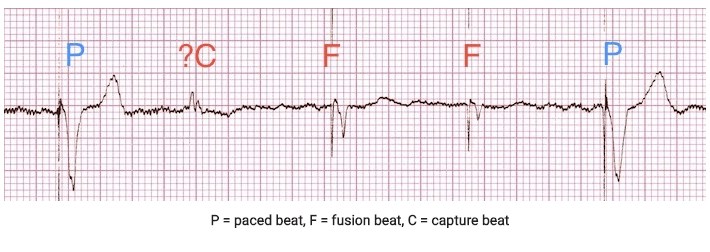
a Figura 1. Batidas faseadas, de fusão e de captura
aproximação a um Pacemaker ECG
um pacemaker consiste numa caixa (isto é, o pacemaker ou gerador de impulsos) e um ou mais condutores. Quando ele funciona mal, o problema é com ritmo, ritmo, captura (ou seja, entregando o espigão para despolarizar o miocárdio), ou sensoriamento .
é importante passar por uma abordagem consistente ao interpretar ECGs pacemaker, idealmente o mesmo que você usa para ECGs não-espaçados., Desta forma você não vai se distrair com um QRS largo seguindo um pico de ritmo e perder algo como elevação de ST.
O objectivo dos seguintes passos é proporcionar ao médico de emergência uma forma simples de abordar o problema do pacemaker. Um ECG é um teste inicial útil para determinar a causa de mau funcionamento do pacemaker. É importante notar que este dilema diagnóstico muitas vezes ainda exigirá a ajuda de nossos colegas de Cardiologia.
agora, Aqui estão 4 passos que você pode adicionar à sua abordagem regular sempre que você vê um ECG espaçado., Os 4 passos são resumidos em um algoritmo no infográfico acima.
Passo 1: a taxa é apropriada? Ok, Sim, isto faz parte da nossa abordagem padrão. Ainda assim, pode ajudar-nos a desenvolver um diagnóstico diferencial quando estamos a lidar com um potencial defeito no pacemaker.resposta Normal a taquicardia intrínseca, taquicardia mediada pelo pacemaker, taquicardia induzida por sensores, arritmias auriculares muito lentas = falha na captura, falha no ritmo
Passo 2: Existe uma onda P ou complexo QRS após cada pico do pacer?,
isto é semelhante à procura de ritmo sinusal normal. Se você ver um pico de ritmo, então você deve ver um P ou QRS imediatamente a seguir. Isto indica que a aurícula ou ventrículo foram ‘capturados’ e despolarização ocorreu. Em outras palavras, indica que há energia suficiente no ponto para superar o limiar de estimulação. Se você não vê a atividade que segue um pico de ritmo, então esta é a falha de captura (FTC)!

Figura 2. Os últimos dois picos de ritmo não resultam na despolarização do miocárdio., Isto é falha de captura (FTC).
Passo 3: existem picos de pacer vistos por todo o lado sem pausas sinusais ou assistolia? se o pacemaker estiver a andar correctamente, não deve haver períodos em que veja uma pausa sinusal ou assistolia. O pacemaker deve fornecer um impulso eléctrico quando for atingido um intervalo de tempo definido. Se não o fizer, isto é falha no ritmo (FTP)!
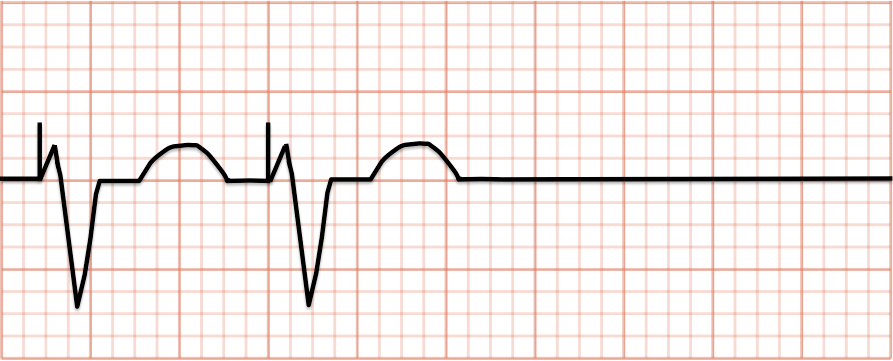
Figura 3. Há uma longa pausa sem nenhum pico de ritmo entregue. Isto é falha no ritmo (FTP).,

Figura 3. Há uma longa pausa sem nenhum pico de ritmo entregue. Isto é falha no ritmo (FTP).,
Passo 4: existem picos de ritmo onde não deveria haver?se o seu ritmo cardíaco intrínseco for apropriado, o seu pacemaker deve apenas sentar-se e relaxar. Se você começar a ver picos agitados durante a atividade cardíaca normal, isso significa que o pacemaker não está sentindo despolarização do miocárdio e, portanto, está falhando em sentir (ou sub-sensoriamento) o ritmo nativo!

Figura 4. Picos de ritmo são vistos apesar da atividade elétrica normal. Trata-se de uma falha de Sentido (FTS ou sub-detecção).,o sensor da fala é a capacidade do pacemaker para detectar a actividade eléctrica intrínseca do coração. Quanto menor for a definição de sensibilidade, mais prontamente detectará um sinal sutil. Em contraste, quanto maior o ajuste de sensibilidade, menos sensível o pacemaker será ao detectar baixa amplitude de atividade elétrica. Um pacemaker só deve reconhecer a atividade nativa na câmara onde o eletrodo é colocado.sobre-sensoriamento: o pacemaker está a pressentir o ritmo., Isto significa que ele incorretamente sente coisas que não um P ou QRS e está sendo enganado para pensar que o ritmo nativo é ok (por exemplo, ver uma onda T e pensar que é o complexo QRS). Como resultado, ele não dispara um pico de ritmo quando deve levar a FTP!o pacemaker está a pressentir o ritmo. Isto significa que ele não está sentindo o ritmo nativo corretamente e vai chutar quando não deve. ele vai ritmo inapropriadamente, e você pode ver picos em qualquer lugar. Isto pode ser perigoso se você obter um impulso na extremidade traseira de uma onda T, o que pode resultar em r sobre T fenômeno., R on t pode causar taquicardia ventricular ou Torsade de Pointes que normalmente gostamos de evitar.
Diagnósticos Diferenciais *

Figura 4. Picos de ritmo são vistos apesar da atividade elétrica normal. Trata-se de uma falha de Sentido (FTS ou sub-detecção).,o sensor da fala é a capacidade do pacemaker para detectar a actividade eléctrica intrínseca do coração. Quanto menor for a definição de sensibilidade, mais prontamente detectará um sinal sutil. Em contraste, quanto maior o ajuste de sensibilidade, menos sensível o pacemaker será ao detectar baixa amplitude de atividade elétrica. Um pacemaker só deve reconhecer a atividade nativa na câmara onde o eletrodo é colocado.sobre-sensoriamento: o pacemaker está a pressentir o ritmo., Isto significa que ele incorretamente sente coisas que não um P ou QRS e está sendo enganado para pensar que o ritmo nativo é ok (por exemplo, ver uma onda T e pensar que é o complexo QRS). Como resultado, ele não dispara um pico de ritmo quando deve levar a FTP!o pacemaker está a pressentir o ritmo. Isto significa que ele não está sentindo o ritmo nativo corretamente e vai chutar quando não deve. ele vai ritmo inapropriadamente, e você pode ver picos em qualquer lugar. Isto pode ser perigoso se você obter um impulso na extremidade traseira de uma onda T, o que pode resultar em r sobre T fenômeno., R on t pode causar taquicardia ventricular ou Torsade de Pointes que normalmente gostamos de evitar.
| Falha ao Capturar | 1. Problema de Hardware (fractura de chumbo/contacto inadequado, problema da bateria) 2. Bloqueio de saída(aumento do limiar de estimulação no local de fixação de eléctrodos) 3. Problemas com os doentes (por exemplo, electrólitos, medicamentos, em) |
| falha no ritmo | 1., Problema de Hardware (contato de chumbo inadequado ou bateria, gerador de pulso ou mau funcionamento de isolamento) 2. Sobre-sensoriamento (detecção incorrecta de ondas T, detecção de uma câmara não intencional ou fora dos meusopotenciais) |
| falha no sentido ou sub-sensoriamento | 1. Problema de Hardware(fractura de chumbo/problema de contacto / isolamento inadequado) 2. Voltagens nativas baixas |
| Rate – Too Fast | 1. Resposta Normal à frequência cardíaca rápida intrínseca 2. Arritmias auriculares 3., Taquicardia mediada por Pacemaker 4. Taquicardia induzida por sensores |
| Rate-Too Slow | 1. FTC 2. FTP |
*Esta tabela reflecte DDX comum. Não é uma lista exaustiva.
Gestão
a maioria das avarias do pacemaker requererá uma consulta cardiológica para a gestão definitiva, mas existem algumas excepções. O anterior pacemaker essentials post detalha a gestão da taquicardia mediada pelo pacemaker e de outras taquiarritmias., Sempre que está preocupado com o seu paciente com um pacemaker avariado, é razoável envolver os seus colegas de cardiologia mais cedo. Em casos de mau funcionamento num doente instável ou potencialmente instável, pode-se sempre tentar um íman que deve resultar num ritmo assíncrono ou num ritmo transcutâneo até se colocar um fio transvenoso, dependendo do problema.e os critérios de Sgarbossa?
LBBBs pode tornar a detecção de isquemia complicada. Frequentemente aplicamos os critérios de Sgarbossa (3 ou mais pontos é referente a enfarte do miocárdio) na presença de LBBB ., Como mencionado anteriormente, a maioria dos pacemaker leads será no RV e terá uma aparência LBBB. Já que é assim, não podemos usar o Sgarbossa se estamos preocupados com o enfarte num paciente do pacemaker?Tabela 2: os critérios de Sgarbossa.
Podemos, mas o seu uso é bastante limitado. Os critérios de Sgarbossa foram desenvolvidos a partir do ensaio GUSTO-1 em 1996. Apenas 17 doentes (0, 1%) tinham ritmo acelerado ventricular . Um estudo retrospectivo em 2010 analisou 57 pacientes que foram ventriculares agitados e diagnosticados com um em., They found the discordant STE > 5mm to be the most useful criteria (specificity 99%, sensitivity 10%). Eles não tinham quaisquer pacientes que tivessem concordante STE > 1 mm e os critérios não foram muito úteis naqueles com STD > 1 mm em leads V1-3 (especificidade 81%, sensibilidade 19%) .
assim, a discordância STE > 5 mm é uma boa regra no teste, mas sua ausência não exclui isquemia!
resolução de casos
o doente está agora livre de dor no peito., Depois de completar o seu exame completo, ele tem alta para casa com dores no peito. Mas ainda estás muito feliz desde: tu – 1, pacemaker-0.alguns pontos levam:
- lembre-se de tratar um ECG pacemaker como qualquer outro ECG e depois aplicar a abordagem de 4 passos.sobre-sensoriamento = menos picos de ritmo do que o necessário enquanto sob-sensoriamento = mais.
- Discordant STE> 5mm é o critério Sgarbossa mais útil para governar em isquemia. No entanto, não se pode confiar nela com a sua baixa sensibilidade.obrigado pela leitura!, Se acharem isto útil, fiquem sintonizados para”Parte 3: ok o suficiente em Pacemakers, vamos falar de ICDs e CRT”.Hesselson a B. Simplified Interpretation of Pacemaker ECGs: An Introduction. Massachusetts, USA: Willey-Blackwell; 2003.Marx J, Walls R, Hockberger R. Rosen’s Emergency Medicine – Concepts and Clinical Practice. 8th ed. Elsevier Health Sciences; 2013.Sgarbossa E, Pinski S, Gates K, Wagner G. diagnóstico electrocardiográfico precoce de enfarte agudo do miocárdio na presença de ritmo acelerado ventricular. Investigadores GUSTO-I. Sou O J. Cardiol., 1996;77(5):423-424. PMID: 8602576
Maloy K, Bhat R, Davis J, Reed K, Morrissey R. Sgarbossa critérios são altamente específicos para enfarte agudo do miocárdio com Pacemakers. West J Emerg Med. 2010;11(4):354-357. PMID: 21079708
revisando com a equipe
a “regra de Ouro” destacada no topo desta infografia é a mensagem mais importante para levar para casa. Tomar uma abordagem sistemática a todos os ECGs irá garantir que você não perca nenhuma descoberta chave, se o paciente tem ou não um pacemaker., esta é uma grande infografia relacionada com a análise de ritmo em um ECG acelerado, fornecendo as principais características para procurar, bem como um diagnóstico diferencial quando o ritmo é anormal. As futuras áreas de exploração podem incluir a abordagem para identificar isquemia no ECG se o paciente estiver em ritmo acelerado, questões comuns relacionadas com pacemakers e como abordar questões comuns na ED.,

- Bio
- Twitter
Posts mais Recentes

Lorne Costello

posts mais Recentes por Lorne Costello (ver todas)
- Pacemaker Essentials: Complicações que Você Deve Saber – 7 de janeiro de 2020
- Pacemaker Essentials: Como Interpretar um Pacemaker ECG – 24 de Maio, 2016
- Pacemaker Essentials: o Que precisamos saber no ED – 14 de Março de 2016