US Pharm. 2014;39(3):35-38.
ABSTRACT: I farmaci antinfiammatori non steroidei (FANS) sono comunemente usati per trattare il dolore associato a una varietà di condizioni mediche. I FANS non selettivi inibiscono reversibilmente l’enzima cicloossigenasi (COX) in entrambe le sue isoforme, COX-1 e COX-2. Un aumentato rischio di eventi cardiovascolari è stato associato all’uso di FANS, in particolare di FANS selettivi COX-2., Le prove attuali suggeriscono che il naprossene, un FANS non selettivo, è associato al più basso rischio di eventi cardiovascolari. Pertanto, il naprossene è il FANS di scelta nei pazienti ad alto rischio cardiovascolare.
La malattia cardiovascolare è definita come qualsiasi malattia che coinvolge il cuore, i vasi sanguigni o entrambi, molti dei quali sono legati al processo di aterosclerosi. Circa 83 milioni di adulti americani sono affetti da uno o più tipi di malattie cardiovascolari, e di questi pazienti, 40 milioni sono 60 anni di età o più anziani.,1 Molti pazienti di età variabile utilizzano farmaci anti-infiammatori OTC e prescrizione per gestire il dolore. Circa 30 milioni di americani utilizzano farmaci antinfiammatori non steroidei (FANS) al giorno per motivi che vanno dalla cardioprotezione e dolori quotidiani e dolori a complicanze più gravi come l’artrite reumatoide, la gotta acuta e altre condizioni di comorbidità.,2
I pazienti ad aumentato rischio di eventi cardiovascolari con uso concomitante di FANS includono pazienti con recente intervento chirurgico di bypass, angina instabile, infarto miocardico (MI), eventi cerebrovascolari ischemici o qualsiasi altro processo atlerosclerotico attivo. I pazienti che hanno malattie cardiovascolari e stanno assumendo FANS, in particolare gli agenti selettivi della cicloossigenasi-2 (COX-2), hanno un rischio molto più elevato di avere un’infarto miocardico rispetto ai pazienti che non assumono questi farmaci. Pertanto, è essenziale comprendere il potenziale pericolo dell’uso di FANS in pazienti con fattori di rischio cardiovascolare.,1,3
FANS ed effetti avversi
Come con qualsiasi farmaco, i FANS non sono privi di effetti avversi. Gli effetti collaterali più comuni sono nausea, vomito, diarrea, stitichezza, diminuzione dell’appetito, eruzioni cutanee, vertigini, mal di testa e sonnolenza. Gli effetti indesiderati più gravi osservati con l’uso di FANS sono ritenzione di liquidi, insufficienza renale (associata a un uso più cronico), insufficienza epatica, ulcere gastriche e sanguinamento aumentato o prolungato a seguito di una lesione o di una procedura chirurgica.,1,3
Molti degli effetti avversi associati all’uso di FANS possono essere spiegati dal loro effetto sul metabolismo dei fosfolipidi. I fosfolipidi di membrana sono suddivisi dalla fosfolipasi A2 in acido arachidonico, il substrato per gli enzimi COX. La COX-1 è espressa in modo costitutivo nello stomaco, nei reni e nell’endotelio intestinale, dove porta alla vasocostrizione e all’aggregazione piastrinica. COX-2 è upregulated durante i periodi di infiammazione, dove causa la vasodilatazione e l’infiammazione via la migrazione dei macrofagi, dei leucociti e dei fibroblasti., È questo equilibrio tra i due enzimi che alla fine viene interrotto dopo la somministrazione di FANS (FIGURA 1).1,4
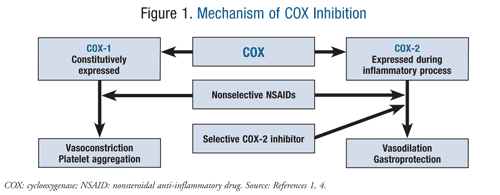
La decisione su quale FANS usare varia tra i pazienti e la selettività della COX è uno dei fattori determinanti. I FANS colpiscono sia gli enzimi COX-1 che COX-2. La logica per l’uso degli inibitori selettivi della COX-2 derivava dagli effetti gastrointestinali negativi (GI) dei FANS non selettivi e dell’aspirina., La selettività per l’enzima COX-2 si rivela gastroprotettiva, che è un vantaggio importante per la gestione del dolore nei pazienti con complicanze gastrointestinali come l’ulcera peptica (PUD), la malattia da reflusso gastroesofageo (GERD) e il sanguinamento gastrointestinale. Tuttavia, l’inibizione selettiva della COX-2 dimostrata da alcuni FANS può aumentare il rischio di eventi cardiovascolari nei pazienti con malattia cardiovascolare preesistente., Questo rischio protrombotico deriva dalla vasocostrizione e dall’aggregazione piastrinica mediata dal trombossano A2, che rimarrà sbilanciata e incontrastata quando l’attività della prostaciclina viene soppressa tramite inibizione della COX-2.1,4
All’altra estremità dello spettro, è stato dimostrato che l’inibizione irreversibile della COX-1 è cardioprotettiva, che è evidente con l’aspirina a basse dosi. I FANS non selettivi inibiscono sia la COX-2 che la COX-1. Poiché la selettività della COX varia tra i FANS non selettivi, così sarà il rischio cardiovascolare associato ai FANS.,1,4
Revisione della letteratura
Rofecoxib, un inibitore della COX-2, è stato associato a morte coronarica e cardiovascolare, anche a piccole dosi. Nello studio Vioxx Gastrointestinal Outcomes Research (VIGOR) è stato concluso che c’era una grande preoccupazione per un aumento del rischio cardiovascolare con rofecoxib.5 È stato lo studio Adenomatous Polyp Prevention su Vioxx (APPROVe) che alla fine ha portato alla sospensione di rofecoxib dal mercato statunitense perché ha dimostrato l’aumento del rischio di infarto miocardico acuto sia a basse che ad alte dosi.,6 La letteratura attuale stima un aumento di cinque volte degli eventi tromboembolici nei pazienti trattati con rofecoxib 50 mg/die rispetto al naprossene e un aumento di due volte nei pazienti trattati con 25 mg/die rispetto al placebo.7-9 Poco dopo la rimozione del rofecoxib dalla FDA dal mercato, valdecoxib presto ha seguito l’esempio dovuto il rischio aumentato di infarto miocardico e di colpo.10
Nel 2005, la FDA ha concluso che i benefici per la salute di celecoxib superano il rischio potenziale in alcune popolazioni di pazienti informati.11 Come tale, celecoxib è stato lasciato sul mercato., Pfizer è stato consigliato dalla FDA di rivedere l’etichetta celecoxib per aggiungere un avvertimento in scatola e una guida ai farmaci. L ‘ avvertenza contenuta nella confezione indica che celecoxib può causare un aumento del rischio di eventi trombotici cardiovascolari gravi, infarto miocardico e ictus. Celecoxib aumenta il rischio a dosi superiori a 200 mg / die. Il rischio, se presente, che viene fornito con dosi più basse di celecoxib non è ancora chiaro., La Guida ai farmaci deve essere somministrata ai pazienti al momento della somministrazione del farmaco per informarli che celecoxib è associato ad un aumentato rischio di eventi cardiovascolari e non deve essere usato in pazienti ad alto rischio cardiovascolare.8,12,13
Da notare, diversi altri FANS aumentano il rischio cardiovascolare tra cui i FANS semiselettivi diclofenac e meloxicam e i FANS non selettivi NSprofene e naproxene (FIGURA 2).3 Diverse meta-analisi e revisioni sistematiche indicano che diclofenac ha dimostrato il più alto rischio cardiovascolare di uno qualsiasi dei FANS non selettivi.,7,8,12,13 Inoltre, in un ampio studio di coorte retrospettivo condotto da Ray et al, rispetto a ≥1.000 mg/die di naprossene, diclofenac è stato associato ad un aumentato rischio di infarto miocardico, ictus e mortalità per tutte le cause in dosi <150 mg/die.8 Ciò non sorprende se si considera il grado di selettività di COX-2 che il diclofenac possiede.3 A causa del numero limitato di studi che valutano il meloxicam, il rischio cardiovascolare associato al suo uso rimane sconosciuto.,14 Una revisione basata sull’evidenza del rischio cardiovascolare dei FANS da parte di Farkouh e Greenberg suggerisce che l’iprofene è associato a un rischio cardiovascolare paragonabile a quello di celecoxib.7 In diversi studi clinici testa a testa, il naprossene non è stato associato ad un aumento del rischio cardiovascolare in pazienti con malattia cardiovascolare preesistente rispetto ad altri FANS non selettivi e inibitori della COX-2. Il naproxene è stato determinato per essere il NSAID non selettivo preferito per i pazienti con l’alto rischio cardiovascolare.,8,15
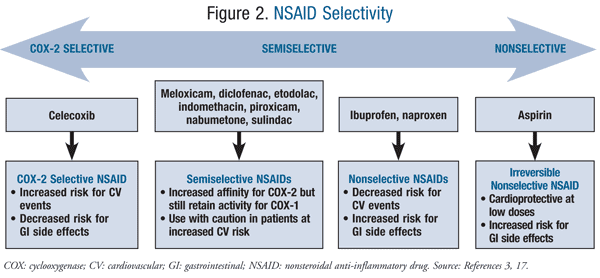
Oltre a riconoscere il profilo di rischio cardiovascolare e il rapporto di dose di ciascun FANS, è anche importante rivedere le prove relative ai tempi e alla durata della terapia. Uno studio di coorte nazionale su pazienti con IM per la prima volta ha dimostrato che l’uso a breve e lungo termine di FANS e inibitori della COX-2 ha aumentato il rischio di morte o infarto miocardico ricorrente.,12 Un’analisi di follow-up di questa coorte nazionale ha concluso che esiste un aumentato rischio di morte e morte coronarica o infarto miocardico ricorrente non fatale con l’uso di qualsiasi FANS che persiste per almeno 5 anni dopo il primo infarto miocardico.13 Nel complesso, l ‘evidenza suggerisce di raccomandare cautela nei confronti sia dell’ uso a breve che a lungo termine dei FANS e degli inibitori selettivi della COX-2 in pazienti ad alto rischio di malattie cardiovascolari.
La valutazione prospettica randomizzata di Celecoxib Integrated Safety vs. Napprofen o Naproxen (PRECISION) è attualmente in corso.,16 È uno studio randomizzato, in doppio cieco, a gruppi paralleli che confronta il rischio cardiovascolare associato a celecoxib con quello dei due FANS non selettivi più comunemente prescritti (naprossene e iprofene) in pazienti con osteoartrite o artrite reumatoide. L’esito primario dello studio è la prima comparsa di morte cardiovascolare, infarto miocardico non fatale o ictus non fatale. Nello studio saranno valutati gli effetti indesiderati cardiovascolari, gastrointestinali e renali, nonché il sollievo sintomatico., Lo studio dovrebbe essere completato nel settembre 2015 e potrebbe fornire ulteriori prove per l’uso di FANS in pazienti con rischio cardiovascolare.16
Posizione dell’American Heart Association
Nel 2007, l’American Heart Association (AHA) ha affrontato la preoccupazione che l’inibizione selettiva della COX-2 possa potenziare un evento cardiovascolare in pazienti a rischio aumentato. L’AHA afferma che medici e pazienti devono valutare i rischi e i benefici di ciascun agente prima di scegliere un piano di trattamento per alleviare il dolore., I pazienti devono essere trattati solo per il più breve periodo di tempo e con il dosaggio più basso di farmaco necessario per ottenere sollievo dai sintomi.13,17
Si suggerisce un approccio graduale, iniziando con gli agenti che hanno il più basso rischio cardiovascolare associato e passando agli agenti con rischio più elevato in caso di fallimento del trattamento. I prodotti non FANS, come paracetamolo o salicilati non acetilati, sono gli agenti preferiti nei pazienti ad alto rischio cardiovascolare. Se questi trattamenti non sono tollerati o non riescono a controllare il dolore, l’uso di FANS può essere giustificato., I pazienti che iniziano la terapia con FANS devono iniziare con un FANS non selettivo, come l’iprofene o il naprossene. Tuttavia, la letteratura suggerisce naprossene come il FANS non selettivo di scelta per questi pazienti. Se il controllo del dolore non è stabilito con FANS non selettivi, il prossimo studio dovrebbe essere con un agente semiselettivo per COX-2, come meloxicam o diclofenac.17
Infine, se tutti i trattamenti di cui sopra sono falliti, il paziente può prendere in considerazione il trattamento con l’inibitore selettivo della COX-2 celecoxib., L ‘ uso di Celecoxib in pazienti a rischio di eventi trombotici deve essere riservato ai pazienti che non hanno altre alternative appropriate.17
L’uso concomitante di FANS non selettivi con aspirina può ridurre il profilo cardioprotettivo normalmente osservato con l’uso di aspirina. Ciò è dovuto all’inibizione competitiva del sito di legame del recettore dell’enzima COX-1. La ricerca terapeutica sull’artrite e lo studio sugli eventi gastrointestinali (TARGET) hanno concluso che l’iprofene ha dimostrato di negare gli effetti cardioprotettivi dell’aspirina.,Sebbene non sia stata osservata alcuna interazione cardiovascolare con l’uso concomitante di celecoxib e aspirina, la somministrazione di aspirina con un inibitore selettivo della COX-2 può annullare gli effetti gastroprotettivi dell’inibizione selettiva della COX-2. Nonostante queste preoccupazioni, i pazienti che utilizzano aspirina a basse dosi per la cardioprotezione possono assumere FANS. Il profilo cardioprotettivo dell’aspirina può aiutare a ridurre il rischio cardiovascolare associato all’uso di FANS o inibitori della COX-2., Inoltre, l’aggiunta di un inibitore della pompa protonica (PPI) può essere giustificata in alcuni pazienti con alto rischio GI per prevenire ulcere e altri effetti collaterali GI associati all’uso concomitante di aspirina e FANS o inibitori della COX-2.14,17,18
Durante il trattamento con FANS, i pazienti devono essere attentamente monitorati per aumento della pressione arteriosa, segni di edema, diminuzione della funzionalità renale e sanguinamento gastrointestinale. Se si verifica uno qualsiasi di questi effetti avversi, può essere giustificata una diminuzione della dose o una modifica del farmaco., Con ogni caso paziente i rischi e i benefici del trattamento devono essere considerati prima di iniziare qualsiasi agente. Va notato che tutti i FANS, compresi gli inibitori della COX-2, possono aumentare la pressione sanguigna in alcuni pazienti. Quando si inizia qualsiasi FANS in un paziente ad alto rischio cardiovascolare, è importante monitorare la pressione sanguigna. L’uso concomitante di FANS con farmaci antipertensivi è stato associato ad una diminuzione degli effetti di riduzione della pressione arteriosa della terapia antipertensiva.,1,7,17
Ruolo del farmacista
L’importanza della comunicazione farmacista-paziente è fondamentale per informare i pazienti sui rischi associati all’uso dei FANS. È importante per i farmacisti monitorare i profili dei pazienti per l’uso di FANS e consigliare i pazienti con malattie cardiovascolari esistenti sull’uso di FANS OTC. A causa dell’ampia disponibilità di prodotti FANS OTC, i pazienti possono presumere che siano sicuri per tutti e non siano consapevoli dell’aumento del rischio cardiovascolare., Queste situazioni forniscono un’opportunità per l’intervento del farmacista per educare i pazienti sul rischio e informarli delle terapie alternative preferite per la gestione del dolore, come paracetamolo, capsaicina e altri prodotti topici.1,17
In particolare, gli operatori sanitari dovrebbero tenere presente che per i pazienti con artrite o altre condizioni di comorbidità che richiedono una terapia con FANS, il naprossene sembra essere il più sicuro dal punto di vista cardiovascolare., Per i pazienti ad alto rischio di complicanze del tratto gastrointestinale correlate ai FANS, naproxen plus a PPI è meno costoso, più sicuro ed efficace quanto celecoxib a basse dosi. Il rischio cardiovascolare con i FANS sembra aumentare all’aumentare del dosaggio e della durata della terapia. I pazienti che ricevono una terapia con FANS devono essere avvisati di utilizzare la dose efficace più bassa per il più breve periodo di tempo.12,17
1. CDC. Malattie cardiache e prevenzione dell’ictus: affrontare i principali assassini della nazione. A colpo d’occhio 2011. 2011. www.cdc.,gov / chronicdisease / risorse / pubblicazioni/aag/pdf / 2011 / Malattie cardiache e ictus-AAG-2011.PDF. Accesso al 25 novembre 2013.
2. Centro di salute osteoartrite. WebMD. www.webmd.com/osteoarthritis. Accesso 25 novembre 2013.
3. Chisholm-Burns M, Schwinghammer T, Wells B, et al. Principi e pratica della farmacoterapia. 3a ed. Columbus, OH: McGraw-Hill; 2013.
4. Brunton L, Chabner B, Knollman B, et al. Goodman e Gillman sono le basi farmacologiche della terapia. 12a ed. Columbus, OH: McGraw Hill; 2011.
5. Bombardier C, Laine L, Reicin A, et al; Gruppo di studio VIGOR., Confronto della tossicità gastrointestinale superiore di rofecoxib e naprossene in pazienti con artrite reumatoide. N Ingl J Med. 2000;343:1520-1528.
6. Garcia Rodriguez LA, Tacconelli S, Patrignani P. Ruolo della dose potenza nella previsione del rischio di infarto miocardico associato a farmaci antinfiammatori non steroidei nella popolazione generale. J Am Coll Cardiol. 2008:52:1628-1636.
7. Farkouh ME, Greenberg BP. Una revisione basata sull’evidenza dei rischi cardiovascolari dei farmaci antinfiammatori non steroidei. Sono J Cardiol. 2009;103:1227-1237.
8. I nostri servizi sono sempre a portata di mano., Rischi cardiovascolari di farmaci antinfiammatori non steroidei in pazienti dopo il ricovero in ospedale per grave malattia coronarica. Circc Cardiovasc Qual Outcomes. 2009;2:155-163.
9. Solomon SD, Wittes J, Finn PV, et al. Rischio cardiovascolare di celecoxib in 6 studi randomizzati controllati con placebo: l’analisi di sicurezza dello studio incrociato. Circolazione. 2008;117:2104-2113.
10. Nussmeier NA, Whelton AA, Brown MT, et al. Complicanze degli inibitori della COX-2 parecoxib e valdecoxib dopo chirurgia cardiaca. N Ingl J Med. 2005;352:1081-1091.
11. Consulenza sanitaria pubblica., La FDA annuncia importanti cambiamenti e ulteriori avvertenze per i farmaci antinfiammatori non steroidei COX-2 selettivi e non selettivi (FANS). 7 Aprile 2005. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm150314.htm. Accesso 25 novembre 2013.
12. Schjerning Olsen AM, Fosbol EL, Lindhardsen J, et al. Durata del trattamento con farmaci antinfiammatori non steroidei e impatto sul rischio di morte e infarto miocardico ricorrente in pazienti con precedente infarto miocardico. Circolazione. 2011;123:2226-2235.
13., Schjerning Olsen AM, Fosbol EL, Lindhardsen J, et al. Rischio cardiovascolare a lungo termine dell’uso di FANS in base al tempo trascorso dopo l’infarto miocardico per la prima volta: uno studio di coorte a livello nazionale. Circolazione. 2012;126:1955-1963.
14. McGettigan P, Henry D. Rischio cardiovascolare e inibizione della cicloossigenasi: una revisione sistematica degli studi osservazionali di inibitori selettivi e non selettivi della cicloossigenasi 2. JAMA. 2006;296:1633-1644.
15. Graham DJ. Gli inibitori della COX-2, altri FANS e il rischio cardiovascolare la seduzione del buon senso. JAMA. 2006;296:1653-1666.
16., Valutazione prospettica randomizzata di Celecoxib Integrated Safety vs. Iprofene o Naprossene (PRECISIONE). ClinicalTrials.gov. Novembre 21, 2013. http://clinicaltrials.gov/ct/show/NCT00346216?order=4. Accesso al 24 novembre 2013.
17. I nostri servizi sono a vostra disposizione. Uso di farmaci antinfiammatori non steroidei: un aggiornamento per i medici: una dichiarazione scientifica dell’American Heart Association. Circolazione. 2007;115:1634-1642.
18. Kearney PM, Baigent C, Godwin J, et al. Gli inibitori selettivi della cicloossigenasi-2 e i tradizionali farmaci antinfiammatori non steroidei aumentano il rischio di aterotrombosi?, Meta-analisi di studi randomizzati. BMJ. 2006;332:1302-1308.