mensaje urgente: los pacientes con quejas relacionadas con los dientes se presentan cada vez más a los centros de atención de urgencia. El manejo de estos casos puede ser un desafío porque los médicos a menudo reciben capacitación limitada en esta área.
KATHERINE HURST MSC, MD, y RICHARD E. WALTON DMD, MS las quejas dentales o relacionadas con los dientes son problemas comunes de presentación en pacientes atendidos en centros de atención urgente debido a la disponibilidad limitada de servicios dentales en las noches y los fines de semana., Más pacientes también buscan tratamiento dental de emergencia en hospitales o instalaciones similares a medida que la población de los Estados Unidos continúa envejeciendo y aumenta el número de personas que no tienen Seguro (o tienen un seguro insuficiente).1
Los proveedores de atención de urgencia, por lo tanto, necesitan tener algún conocimiento práctico sobre el manejo de emergencias dentales comunes, pero es posible que no porque los médicos generalmente reciben capacitación limitada sobre estos problemas., Para cumplir con el desafío de diagnosticar y manejar los problemas dentales que probablemente se verán en un entorno de atención urgente, los proveedores deben comprender el proceso de la enfermedad, estar familiarizados con la presentación y el diagnóstico, y ser capaces de diseñar un protocolo de tratamiento para manejar la lesión de un paciente, aliviar su dolor y prevenir la propagación de la infección.
problemas relacionados con la boca a menudo causados por lesiones de tejidos duros y blandos, dolor o infección.,2 La mayoría de las emergencias dentales son localizadas, pero algunas pueden extenderse para involucrar espacios fasciales (celulitis), posiblemente requiriendo hospitalización y un tratamiento sistémico más extenso y costoso.2
Las infecciones dentales graves tienden a ocurrir en individuos de grupos socioeconómicos más bajos que tienen acceso limitado a la atención dental. Por lo tanto, se ven más comúnmente en un entorno de emergencia o atención urgente que en la práctica dental promedio., Tales presentaciones también pueden ser más complicadas porque los pacientes con emergencias dentales a menudo tienen otros problemas médicos relacionados con enfermedades dentales y sistémicas existentes o adicciones químicas, o sufren de mala nutrición.
aunque los procedimientos dentales integrales no están dentro del alcance de la práctica de la mayoría de los proveedores de atención urgente, las terapias están disponibles en la clínica para proporcionar a los pacientes un cierto grado de alivio del dolor agudo y para minimizar las reacciones adversas a las infecciones y lesiones dentales. El artículo describe brevemente las emergencias dentales comunes y menos comunes, tratables., Se incluye información básica sobre patosis, hallazgos clínicos, procedimientos diagnósticos básicos y un plan de tratamiento para cada diagnóstico. También se describen condiciones que pueden ser interpretadas como una emergencia por el paciente, pero que no requieren tratamiento inmediato. Otra consideración son las condiciones no dentales que pueden imitar el dolor de muelas debido a la remisión de otras estructuras. En esta categoría se encuentran la sinusitis, disfunción temporomandibular, (dolor muscular de masticación), lesiones herpéticas, margarina o cefaleas en racimo, y neuralgias., Estas Condiciones deben diferenciarse de los problemas odontogénicos y tratarse (o no tratarse) en consecuencia.
patologías pulpar y Periapical
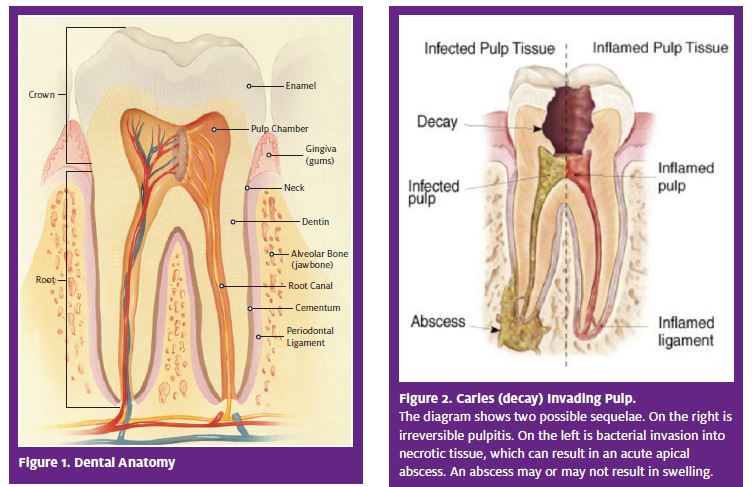
Las causas más comunes de visitas de emergencia para las empresas dentales son las patologías pulpar y periapical.3 estas presentaciones representan la progresión de la enfermedad desde la corona del diente a la pulpa (si no se trata) y luego finalmente al periapex, que es el hueso medular en la región de la punta de la raíz., Debido a que la raíz está rodeada por hueso alveolar, la enfermedad en esta región tiene el potencial de involucrar los tejidos blandos superpuestos (Figura 1).
la lesión pulpar tiene muchas etiologías, pero el iniciador más común de la enfermedad pulpar es la caries dental, comúnmente conocida como «cavidad».»La Caries es una enfermedad de los tejidos duros que implica la invasión bacteriana de placas de superficie (masas bacterianas). Las bacterias, en combinación con un carbohidrato e invaden el esmalte, luego la dentina., Si el proceso de caries no es corregido por el dentista con remoción y restauración, las bacterias continuarán desmineralizando la estructura del diente y eventualmente alcanzarán los tejidos vitales de la pulpa (Figura 2). La Caries confinada a los tejidos duros da lugar a la pulpitis reversible, que es la respuesta inmune localizada en la pulpa. Este proceso inflamatorio es generalmente asintomático, pero puede causar dolor agudo y breve, particularmente en respuesta al frío. Esta condición no es una patosis significativa o una emergencia y no requiere tratamiento inmediato.,
La mayoría de las visitas a la sala de emergencias o de atención urgente por problemas dentales son para pulpitis irreversible o un absceso apical lindo.
Pulpitis Irreversible
Patosis. cuando la caries dental, con las bacterias que la acompañan, invaden la pulpa, el resultado es una pequeña área localizada de necrosis de licuefacción (microabscess), confinada a la pulpa coronal, y la colonización de bacterias. Otras lesiones, como restauraciones extensas o fracturas, también pueden causar lesiones pulpares graves o pulpitis irreversible (Figura 2)., Por definición, esta condición no puede resolverse por sí misma; se requiere tratamiento de conducto radicular o extracción. Si no se realiza ninguno de los dos, el microabscess progresará, ya sea rápida o lentamente, para involucrar a toda la pulpa. Una vez más, la inflamación resultante es principalmente una respuesta inmune a los subproductos bacterianos y a las enzimas leucocíticas y mediadores químicos. No es una verdadera infección.
presentación Clínica y diagnóstico. La pulpitis Irreversible suele ser asintomática, aunque puede ser extremadamente dolorosa., Por razones desconocidas, ocasionalmente la inflamación se vuelve muy activa, produciendo un exceso de transudados líquidos y exudados y mediadores. Debido a que el espacio de la pulpa no es compatible (no puede hincharse), las presiones del fluido aumentan y estimulan las fibras C. La pulpa está ricamente inervada con nervios sensoriales con una abundancia de receptores. El dolor tiende a ser exagerado por estímulos térmicos y a menudo es referido y mal localizado; es decir, el paciente no puede identificar el diente infractor. Es poco probable que se produzca un dolor significativo al morder o presionar el diente o los tejidos que lo cubren., El examen Intraoral generalmente (pero no siempre) permite la identificación del problema y del delincuente, es decir, un diente con caries profunda o con una gran restauración o fractura.
plan de Tratamiento. El tratamiento preferido es la eliminación inmediata de la pulpa inflamada por el tratamiento de conducto radicular y la preparación del diente para la restauración, o la extracción, si el diente no se puede salvar. En un entorno de atención urgente, es posible que no sea factible implementar ninguna de estas opciones de tratamiento., Por lo tanto, las mejores medidas temporales son anestesia local y analgésicos para mantener al paciente hasta que pueda visitar a un dentista.
control del dolor. El agente anestésico preferido es la articaína, que penetra mejor el hueso. La infiltración del maxilar sobre el ápice del diente proporcionará de 1 a 2 horas de alivio, tiempo suficiente para que los analgésicos orales surtan efecto y alivien el dolor. (El alivio Total es poco probable. La infiltración en la mandíbula es menos exitosa, pero dará algún alivio. En la mandíbula, la inyección preferida es un bloqueo alveolar inferior., Los tutoriales en Video sobre el bloqueo del nervio alveolar inferior (IANB) están disponibles en http://www.youtube.com/watch?v=sZgLtbNe6ek y http://www.youtube.com/watch?v=Yhu4ROEP4ZA.
el mejor enfoque analgésico es una combinación de narcóticos (oxicodona o hidrocodona) con medicamentos antiinflamatorios no esteroideos (AINE) o paracetamol. Los antibióticos no son beneficiosos y están contraindicados, ya que la pulpitis irreversible no es una infección y no tiene efectos sistémicos.4 no se requiere hospitalización, y aunque la condición puede ser muy dolorosa, no es grave. Seguimiento., Indique al paciente que visite a un dentista para recibir atención definitiva, que será un tratamiento de conducto radicular o una extracción.
absceso Apical agudo
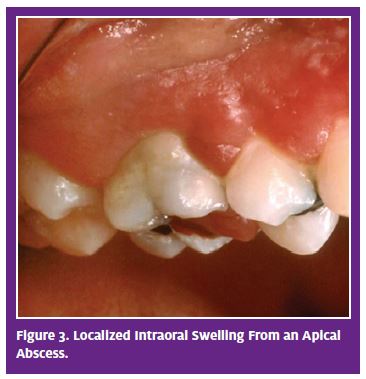
Patosis. En esta situación, como resultado de la necrosis completa de la pulpa, la inflamación llega al hueso alveolar en la punta de la raíz y a menudo se desarrolla un absceso en el hueso. El absceso puede limitarse al hueso no compatible (muy doloroso) o extenderse a los tejidos blandos de los lados lateral (facial) o lingual (medial), con la hinchazón resultante (menos dolorosa)., Con poca frecuencia, el absceso puede moverse hacia los espacios fasciales, lo que es potencialmente más grave y, en casos raros, potencialmente mortal.
el absceso apical agudo (AAA) rara vez tiene manifestación sistémica. Un AAA localizado, con o sin hinchazón, no resulta en temperatura elevada, malestar, frecuencia de pulso alterada o cambios en la presión arterial porque ha sido localizado efectivamente por las defensas del cuerpo.5 La celulitis tampoco suele producir complicaciones sistémicas mayores., La hinchazón y la distorsión de la cara y/o el cuello pueden ser difusas y extensas, pero la temperatura elevada o el malestar pueden no ocurrir. No existen informes de sepsis u otras consecuencias de la celulitis en otros sistemas.
presentación Clínica y diagnóstico. Como se ha dicho anteriormente, si un absceso se limita al hueso, no habrá inflamación. El dolor tiende a ser intenso y localizado en el diente ofensivo, que es muy sensible a las mordeduras y la presión., La incomodidad es el resultado de la acumulación de líquido y la presión relacionada con el absceso per se y debido a los mediadores inflamatorios receptores estimulantes.
la hinchazón a menudo está presente, pero generalmente se limita a la mucosa suprayacente, ya sea bucal (comúnmente) o lingual (ocasional) (Figura 3). La hinchazón localizada a menudo se acompaña de edema facial que es notable extraoralmente. Una vez más, la hinchazón localizada no tiene manifestaciones o complicaciones sistémicas porque ha sido controlada eficazmente por las defensas del cuerpo., Después de un tiempo, puede convertirse en celulitis (rara vez) o puede retroceder espontáneamente si no se trata con drenaje y/o desbridamiento. Después de la regresión, la hinchazón eventualmente reaparecerá porque la causa subyacente, la pulpa necrótica, no se ha eliminado. El paciente reportará que la » hinchazón va y viene.»
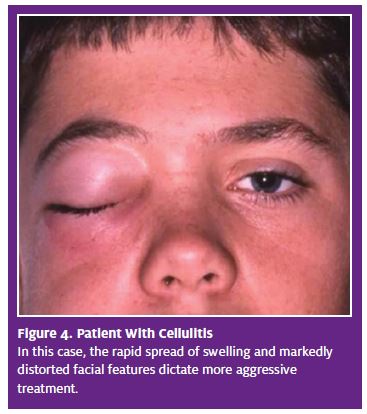
La Celulitis es poco común, pero puede ocurrir, particularmente en individuos comprometidos. Se trata de una hinchazón que se extiende rápidamente y que distorsiona la cara, lo que sugiere (aunque no se ha demostrado) que las bacterias ya no están confinadas al absceso y han invadido los tejidos regionales (Figura 4)., La celulitis puede dar lugar a signos sistémicos tales como temperatura elevada, linfadenopatía y malestar. Los pacientes con la condición estarán comprensiblemente angustiados.
La celulitis rara vez conduce a eventos sistémicos peligrosos. Si se produce sepsis (no hay casos reportados y bien documentados), es muy raro. El mayor peligro es el cierre de las vías respiratorias debido a la hinchazón de los espacios faríngeos o en los espacios sublinguales (angina de Ludwig). La fuente son los molares mandibulares., Los pacientes que están experimentando estos eventos de cierre de las vías respiratorias tendrán hinchazón grave en la parte inferior de la cara y pueden informar dificultad para respirar o tragar. El examen Oral probablemente mostrará caída del paladar blando, desplazamiento de la úvula y posiblemente trismo («trismo»). El cierre de la vía aérea requiere tratamiento inmediato y agresivo, generalmente hospitalización para establecer una vía aérea (intubación o traqueotomía) y administración intravenosa de antibióticos.
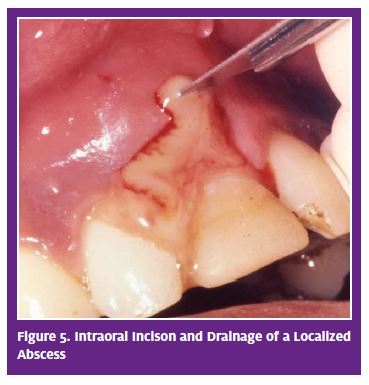
plan de tratamiento., Para la resolución, dos modalidades son críticas: 1) eliminación (desbridamiento) del tejido necrótico y las bacterias del espacio pulpar; y 2) drenaje del absceso. Sin ambos, el absceso se resolverá mal o no se resolverá en absoluto. La eliminación de la fuente del problema se puede lograr iniciando el tratamiento de conducto radicular o extrayendo el diente. El desbridamiento del espacio pulpar generalmente no es una opción en un entorno de atención urgente, a menos que sea administrado por un dentista con la instrumentación adecuada. Sin embargo, cuando está indicado, el drenaje solo ayudará a aliviar los síntomas y dará lugar a una cierta resolución., El drenaje se realiza a través de una incisión intraoral o extraoral. La incisión Intraoral de una hinchazón puede ser realizada por un dentista o médico con el paciente bajo anestesia local. La hospitalización a menudo se considera para pacientes con celulitis que tienen signos y síntomas sistémicos.6 el manejo de tales casos requiere un tratamiento más agresivo, generalmente bajo el cuidado de un cirujano oral.
control del dolor. Esto se logra principalmente con anestesia local, y si es conveniente, por incisión para el drenaje para aliviar la presión, complementado con analgésicos., La anestesia Local y la analgesia oral son las mismas que para la pulpitis irreversible.
Control antimicrobiano. Los antibióticos tienen una aplicación muy limitada, dependiendo de si el absceso está localizado o implica celulitis. Los estudios clínicos7, 8 y las guías de organización de especialidades sugieren que los antibióticos no son útiles y no están indicados para el absceso localizado. Aunque no hay datos como el beneficio, se recomienda un antibiótico para la celulitis.9 los organismos patógenos responsables de la rápida propagación a través de los tejidos blandos son más propensos a ser estreptococos anaerobios gram-negativos., Empíricamente, el antibiótico preferido es el potasio penicilina-alérgicos pacientes, clindamicina, 300 mg qid es la siguiente opción.
9
Seguimiento. Se debe indicar al paciente que busque atención dental lo antes posible. Tratamiento de conducto se requiere si el diente se va a guardar, de lo contrario, la extracción es necesaria.
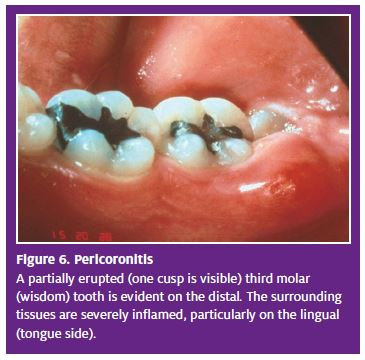
pericoronitis
Patosis. La Pericoronitis es un absceso localizado asociado con un diente parcialmente erupcionado; casi todos los casos involucran terceros molares mandibulares (muelas del juicio) que no tienen espacio suficiente para la erupción completa., Un remanente de tejido gingival (opérculo) se superpone parcialmente a la superficie del diente y se traumatiza por los molares maxilares durante la masticación o el cierre. La placa bacteriana y otros desechos invaden este espacio y causan más lesiones.10
presentación Clínica y diagnóstico. La Pericoronitis es una inflamación dolorosa, localizada, enojada y fluctuante que rodea el tercer molar (Figura 6). El Edema de la mejilla adyacente a menudo ocurre. (Nota: Debido a la región de la hinchazón extraoral y el dolor, esta condición a menudo se confunde con parotitis)., El paciente puede presentar trismo y linfadenopatía de los ganglios submandibulares y cervicales. Presionar los tejidos inflamados a menudo produce purulencia desde debajo del colgajo. Los signos sistémicos, como temperatura elevada o malestar, rara vez están presentes. Rara vez con esta condición progresa a manifestaciones más graves como absceso periamigdalino o celulitis.
Tratamiento. En un entorno de atención urgente, como mínimo, después de la infiltración con anestésico local, el espacio debajo del colgajo debe ser irrigado con solución salina normal para reducir la placa y los residuos., Se debe indicar al paciente que enjuague con agua salada caliente (1 cucharadita en una taza de agua tan caliente como pueda tolerarse).
control del dolor. Se deben administrar anestésicos locales y analgésicos de venta libre (OTC).antimicrobianos. Los antibióticos no están indicados a menos que haya signos sistémicos significativos y/o celulitis. Si es así, la penicilina sería el medicamento de elección, como se recomendó previamente para la celulitis.
seguimiento. El único tratamiento definitivo es la extracción, que debe realizarse tan pronto como sea posible para el paciente y el dentista., Si no se retira el diente infractor, el absceso continuará formándose repetidamente.
gingivitis ulcerosa necrotizante aguda
Los pacientes ocasionalmente se presentan a los departamentos de emergencia con diversas enfermedades periodontales.11 la más dramática de ellas es la gingivitis ulcerosa necrotizante aguda (ANUG). La mayoría de los problemas periodontales de emergencia se pueden manejar como se describe a continuación para ANUG, es decir, con desbridamiento y lavado.
Patosis., Durante la Primera Guerra Mundial, ANUG era conocido como «trenchmouth» porque era común en los soldados que pasaban largos períodos estresantes en las trincheras del campo de batalla y, a menudo, tenían mala nutrición y no tenían higiene oral. ANUG es el resultado de una respuesta deficiente del huésped. Los factores causales pueden incluir sueño inadecuado, mala nutrición, consumo de tabaco, SIDA y estrés psicológico. La etiología predominante es la mala higiene oral, lo que resulta en la acumulación de placa macroscópica. Las espiroquetas y otras bacterias abundan en el tejido gingival necrótico.12
presentación Clínica y diagnóstico., El hallazgo más obvio e inmediato es un mal olor fuerte y fétido, que puede ser detectable desde el otro lado de la habitación. Los hallazgos intraorales son fácilmente evidentes e incluyen inflamación gingival, con tejidos hinchados de color rojo remolacha en los márgenes de los dientes y una masa gris pseudomembranosa de la encía, particularmente de las papilas interdentales (Figura 7). Un paciente con ANUG reportará constante irradiación, dolor roedor con un sabor desagradable. Las complicaciones sistémicas son poco frecuentes.
el Tratamiento., Se deben evaluar los signos sistémicos, como temperatura elevada, malestar y linfadenopatía. Aunque ANUG es desagradable, estos pacientes no necesariamente requieren tratamiento inmediato en un entorno de atención urgente. El tratamiento puede retrasarse hasta que el paciente pueda ver a un dentista, preferiblemente tan pronto como sea conveniente. Si se toma la decisión de hacer el tratamiento, anestésico tópico se puede aplicar a los tejidos inflamados. Después de varios minutos, frote suavemente la pseudomembrana gris y retírela con hisopos de algodón humedecidos o gránulos para reducir los irritantes y la carga microbiana. La hemorragia será abundante., Utilice cada paleta en un área limitada y luego deséchela. Luego enjuague con agua tibia o solución salina.
indique al paciente que evite el alcohol y el tabaco y que enjuague con peróxido de hidrógeno al 3% cada 2 horas. Se requiere descanso. El cepillado se puede hacer suavemente con un cepillo ultrasuave y también con hilo dental, si no es demasiado doloroso. Se debe informar al paciente de que los tejidos sangrarán fácilmente.
analgésicos. Los analgésicos convencionales de venta libre, generalmente AINE o acetaminofén, son apropiados para el manejo del dolor. Los narcóticos generalmente no son necesarios. Antimicrobianos., Los antibióticos no son beneficiosos para ANUG, a menos que los signos y síntomas sistémicos sean significativos, lo cual es poco probable. Con signos sistémicos, La elección es amoxicilina, 1000 mg stat, luego 500 mg cada 6 horas durante 7 días.9
seguimiento. Se debe alentar a los pacientes con ANUG a que hagan un seguimiento con un dentista lo antes posible. El dentista eliminará completamente los irritantes locales y realizará profilaxis (limpieza a fondo) e instruirá al paciente en las medidas de higiene oral adecuadas.,
conclusión
Las emergencias dentales son una queja principal emergente para los pacientes que se presentan en un entorno de atención urgente. Un enfoque sistemático que incluye un buen examen físico de las encías, los dientes y la garganta; un diagnóstico correcto; y un plan de tratamiento adecuado puede proporcionar alivio del dolor y evitar complicaciones adicionales. El protocolo de tratamiento para tales emergencias generalmente termina en una remisión dental, que a menudo no es factible los fines de semana y las noches., Los objetivos del tratamiento en el entorno de atención urgente son revivir el dolor y, ocasionalmente, la hinchazón, y educar al paciente sobre el manejo en el hogar y la importancia de buscar atención dental lo antes posible. Algunos proveedores de atención de urgencia pueden considerar buscar capacitación adicional en procedimientos de emergencia dental para satisfacer la creciente necesidad de atención dental después del horario de atención.
- Lewis C, Lynch H, Johnston B. dental complaints in emergency departments a national perspective. Ann Emerg Med. 2003; 42(1): 93-99.
- Nalliah RP, Allareddy V, Elangovan S, et al., Visitas al Departamento de urgencias hospitalarias atribuidas a enfermedad pulpar y periapical en los Estados Unidos en 2006. J Endod. 2011; 37(1): 6-9.
- Portman-Lewis S. an analysis of the out-of-hours demand and treatment provided by a general dental practice rota over a five-year period. Prim Dent Care. 2007; 14(3): 98-104.
- Keenan JV, Farman AG, Fedorowicz Z, Newton JT. Una revisión sistemática Cochrane no encuentra evidencia que apoye el uso de antibióticos para el alivio del dolor en pulpitis irreversible. J Endod. 2006; 32(2): 87-92.
- Campanelli CA, Walton RE, Williamson AE, et al., Signos vitales del paciente de emergencia con necrosis pulpar y absceso apical agudo localizado. J Endod. 2008; 34(3): 264-267.
- Kim Mk, Nalliah RP, Lee MK, Allareddy V. factores asociados con la duración de la estancia y los cambios en el hospital para pacientes hospitalizados con celulitis bucal. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011 Mar 31.
- Fouad AF, Rivera EM, Walton RE. Penicilina como suplemento en la resolución del absceso apical agudo localizado. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1996; 81(5): 590-595.Matthews DC, Sutherland S, Basrani B., Manejo de emergencia de abscesos apicales agudos en la dentición permanente: una revisión sistémica de la literatura. J Can Dent Assoc. 2002; 69(10): 660.
- American Association of Endodontists Guidelines. Página web colegas en excelencia, publicaciones e Investigación. http://www.aae.org/guidelines. Consultado El 2 De Abril De 2012.
- klokkevoid PR, Newman MG, Carranza FA, Takei HH. Periodontología clínica de Carranza. 12th ed. Saint Louis, MO: Saunders Elsevier. Capítulo 41: tratamiento de la enfermedad gingival aguda pp 440-441.
- Elangovan S, Nalliah R, Allareddy V, Karimbux NY., Resultados en pacientes que visitan los departamentos de emergencia de hospitales en los Estados Unidos debido a condiciones periodontales. J Periodontal. 2011; 82: 809-819.
- Klokkevoid PR, Newman MG, Carranza FA, Takei HH. Periodontología clínica de Carranza. 12th ed. Saint Louis, MO: Suanders Elsevier. Capítulo 41: tratamiento de la enfermedad Gingival aguda. pp 437-440.